Winkelwagen
U heeft geen artikelen in uw winkelwagen
Wat de achterliggende oorzaak is van ENT, is (nog) niet wetenschappelijk aangetoond. Wel denken experts de oorzaak van deze variant van baby acne te weten. Zij denken dat deze variant van acne veroorzaakt wordt door een allergische reactie van de huid van je kindje.
De acne zou bijvoorbeeld een reactie kunnen zijn op de nieuwe omgeving van je baby. In plaats van vruchtwater, komt de huid van je kindje na de bevalling ineens in aanraking met lucht. Het is niet zeker, maar dit zou voor acne kunnen zorgen. Het is in ieder geval niet zo dat ENT een allergische reactie is op voeding of babyolie. Dit verband is in ieder geval nooit aangetoond in diverse medische onderzoeken.
Acne bij pasgeborenen, ofwel acne neonatorum, ontstaat op dezelfde manier als jeugdpuistjes bij pubers. Bij mensen met acne zijn de talgkliertjes in de huid voor langere tijd ontstoken. Deze ontsteking in de talgklieren wordt doorgaans veroorzaakt door een verhoogde gevoeligheid van de talgklieren, bijvoorbeeld voor een specifiek hormoon in het lichaam of voor meerdere hormonen die in het lichaam aanwezig zijn. Door de verhoogde gevoeligheid van de talgklieren, wordt er te veel talg geproduceerd. Hierdoor gaan de poriën verstopt zitten en ontstaan er kleine vetbultjes. Dit zijn de puistjes die je bij je kindje ziet.
Kortom, heeft jouw kindje acne neonatorum, dan zijn de talgkliertjes in de huid overgevoelig. Hierdoor ontstaan dezelfde puistjes die je soms bij tieners ziet. Als je kind ouder is, kan hetzelfde probleem nog eens opspelen. Toch is dit zeker geen feit. Je kindje kan acne neonatorum hebben, zonder later jeugdpuistjes te krijgen. Andersom is dit ook mogelijk. Dan heeft je kindje nooit acne neonatorum gehad, maar krijgt hij of zij later wel jeugdpuistjes.
Alles wat op een pukkeltje of puistje lijkt, wordt al snel als baby acne gezien echter zijn er wel wat verschillen en niet iedere pukkel of puist is baby acne:
Acne neonatorum is een vorm van baby acne die lijkt op de acne die pubers krijgen. Vertaal je deze naam, dan krijg je letterlijk de term ‘acne bij pasgeborenen’. Deze huiduitslag begint in de eerste twee, drie weken na de geboorte, en zie je vooral terug op de hoofdhuid, in het gezicht, hals borst en nek. Meestal verdwijnt de acne binnen een paar weken vanzelf. Een behandeling is daarom ook niet nodig. Het is ook eigenlijk geen baby acne omdat er geen sprake is van mee-eters. Bij echte baby acne zie je deze wel maar dat kom eigenlijk pas voor bij een baby van 6 maanden en ouder.
Deze huiduitslag noemt men ook wel Borelingboutons en komt bij ongeveer 50% van alle pageboren baby’s voor. Het zijn kleine 1 tot 3 mm puistjes met rode vlekjes. Soms wordt het geen puistje maar blijft het alleen een rood vlekje. Deze vlekjes zie je vooral op de romp van de baby, maar komen ook voor in het gezicht en op de armen en benen. Op de palmen van de voeten en handen zitten ze niet. Deze vorm geeft weinig klachten en binnen een dag of 14 verdwijnt het weer. Er is dan ook geen behandeling nodig.
Deze puistjes barsten open en laten een bruinvlekje met schilvering na. Deze puistjes zijn al bij de geboorte aanwezig of verschijnen in de eerste twee dagen na de geboorte. Deze huidaandoening komt vooral voor bij kinderen met een donker huid (ongeveer 5%), bij blanke kinderen komt het een stuk minder vaak voor. Deze puistjes komen vooral voor in het gezicht, de hals, de liezen, de billen en hand- en voet palmen. De puistjes verdwijnen vanzelf, echter kan het maanden duren voordat de vlekjes verdwijnen.
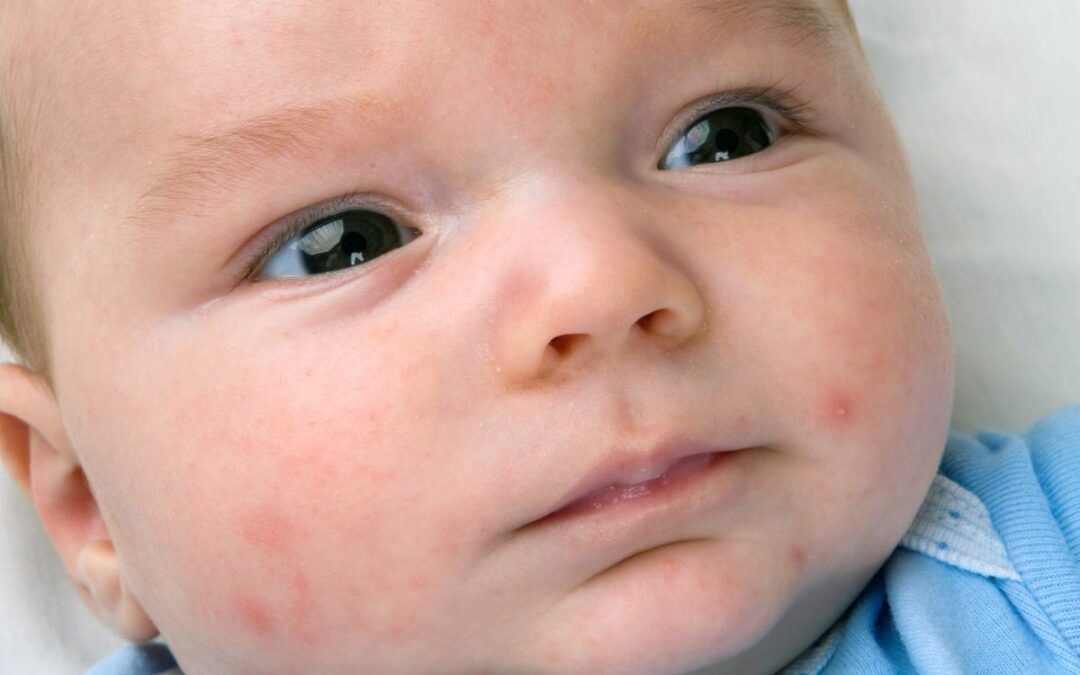
Al die pukkeltjes op de wangen of het lijfje van je baby, dat vinden veel ouders geen leuk gezicht. Gelukkig zijn de hierboven beschreven huidaandoeningen onschuldig en heb je iets aan de baby acne tips. Het is dan ook lang niet altijd nodig om de acne te behandelen. Over het algemeen gaat het na enkele (een tot drie) maanden vanzelf over, en laat het ook meestal geen littekens achter.
Wanneer de acne toch niet vanzelf overgaat, wanneer je het wel heel lang vindt duren of wanneer je kindje erg veel pukkeltjes heeft en je je zorgen maakt, kan je naar de huisarts gaan of dit bespreken op het consultatiebureau. Een arts kan lokale middelen (crèmes) voorschrijven die je plaatselijk op de huid smeert.
Ook bij ernstige vormen is het raadzaam de huisarts of een dermatoloog te bezoeken, want dan kan een medicijnbehandeling wél nodig zijn om littekens te voorkomen.
En wanneer je baby naast de huiduitslag ook ziek is, of wanneer de huiduitslag abnormaal lijkt, is het verstandig naar de huisarts te gaan. Gele korsten om de neus en mond kunnen wijzen op op krentenbaard. Heeft je kindje met vocht gevulde blaasjes van verschillende grootte, dan kan het gaan om een klassieke kinderziekte, zoals de zesde ziekte of waterpokken.

Misschien heb je er als tiener last van gehad: puistjes. Acne komt echter niet alleen voor bij kinderen die in de puberteit zitten, maar kan ook voorkomen bij baby’s. Sterker nog, baby acne is een van de meest voorkomende babykwaaltjes.
In dit artikel gaan we wat dieper in op baby acne. Zo lees je niet alleen welke soorten acne we onderscheiden bij baby’s, maar ook hoe baby acne ontstaat en wat de symptomen van baby acne zijn. Tot slot lees je ook wanneer je met jouw baby naar de dokter moet vanwege de acne en hoe je zelf op de juiste manier met de puistjes van je kindje om kunt gaan.
Het lijkt wel alsof elke uitslag met rode pukkeltjes in de volksmond baby acne wordt genoemd. Toch komt echte, officiële Acne neonatorum – oftewel baby acne – bij ‘slechts’ ongeveer twintig procent van de baby’s voor. Het kenmerkt zich voornamelijk door de aanwezigheid van mee-eters, puistjes en rode pukkeltjes, meestal alleen op het gezichtje van je baby.
Naast Acne neonatorum, zijn er nog twee andere vormen van acne, die ik hieronder beschrijf. Door sommige dermatologen worden deze vormen als een heel andere huidaandoening beschouwd, weer anderen vinden het gewoon een variant van de ‘echte’ baby acne. Hoe dan ook, naar mijn mening horen ze zeker op deze adviespagina thuis.
Neonatale cephale pustulose – ook bekend als Neonatale acne of gistpuistjes – is een huidaandoening waarbij er puistjes en pukkeltjes ontstaan in het gezicht en op de hoofdhuid, één tot drie weken na de geboorte. De oorzaak van deze huidaandoening ligt waarschijnlijk bij een gist, genaamd Malassezia furfur. Deze gist heeft iedereen op de huid, maar geeft niet altijd problemen.
Neonatale cephale pustulose is een onschuldige huiduitslag die ontzettend vaak voorkomt en vanzelf overgaat, maar dit kan wel een aantal weken of maanden duren.
Erythema toxicum neonatorum is een huidaandoening die echt heel vaak voorkomt (bij ongeveer de helft van alle pasgeborenen). Enkele dagen na de geboorte ontstaan er rode vlekjes waar een wit-geel puistje op komt. Het lijken wel vlooienbeetjes. Ze kunnen voorkomen in het gezicht, op de romp, armen en benen, maar zitten nooit op de voetzolen of handpalmen.
De oorzaak van deze huidaandoening is nog niet duidelijk. De rode vlekjes en wit-gele puistjes verdwijnen doorgaans vanzelf na enkele dagen en veroorzaken geen andere klachten. Het verschil met ‘echte’ baby acne is dat deze uitslag heel snel weer weggaat en er ook nooit mee-eters zijn te zien.