Winkelwagen
U heeft geen artikelen in uw winkelwagen
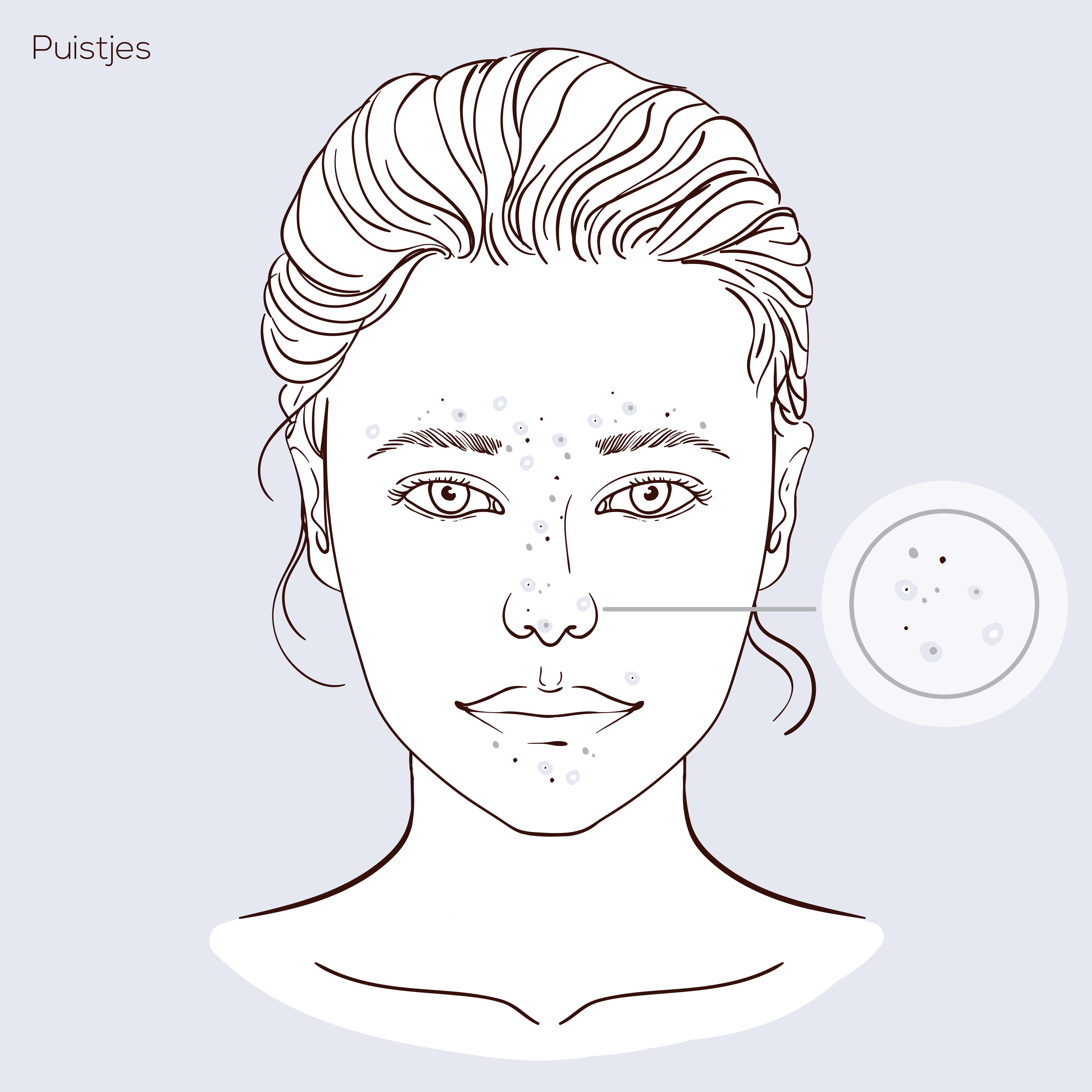
Mee-eters, iedereen heeft er wel eens last van. Net zoals de onderhuidse puist, ontstaan mee-eters vooral binnen de T-zone op het gezicht. Ook de neus is dus een veel getroffen plek van deze indringers, ook wel comedonen of blackheads genoemd.
Bij het horen van de term ‘mee-eters’, wordt er vaak gelijk gedacht aan de kleine zwarte puntjes op het gezicht. Toch is dit niet de enige verschijningsvorm van mee-eters. Mee-eters kunnen namelijk zowel wit als zwart zijn. Dit zijn de verschillen:
De bekende kleine zwarte puntjes op het gezicht staan ook wel bekend als ‘blackheads’. Dit is de meest voorkomende verschijningsvorm van de mee-eters. Er wordt vaak gedacht dat de zwarte puntjes veroorzaakt worden door vuil in de poriën. Dit blijkt echter niet waar te zijn. De zwarte kleur ontstaan namelijk door de reactie van het overtollige talg in de porie met zuurstof uit de lucht. Dit proces wordt oxidatie genoemd.
Wanneer je spreekt over een neus vol mee-eters, gaat het hier voornamelijk over de zogenoemde blackheads. Hoewel deze vorm een opvallend uiterlijk heeft, zijn de zwarte mee-eters wel gemakkelijker te verwijderen. Er zijn diverse verzorgingsproducten ontwikkeld voor het verwijderen van deze mee-eters, ook specifiek voor de neus. Denk bijvoorbeeld blackhead neusstrips . Een neus vol mee-eters hoeft je niet in de weg te zitten!
Iedereen krijgt er gedurende het leven wel een keer mee te maken: littekens. Bij de een is het litteken het gevolg van een val, bij de ander van een operatie. Hiernaast kunnen littekens ook veroorzaakt worden door diverse huidaandoeningen, waaronder acne.
Een ernstige vorm van acne kan littekens tot gevolg hebben. Wanneer je veel last hebt van acneklachten op de neus, bestaat er dan ook een grote kans dat hier littekens verschijnen. De huid raakt immers beschadigd door de vele ontstekingen en de druk die soms op de huid wordt uitgeoefend. Acnelittekens vallen vaak pas op wanneer de acne een mildere vorm heeft aangenomen of verdwenen is. De onzekerheid over de acne is op dit moment verdwenen, maar de onzekerheid over de littekens steekt de kop op. Gelukkig bestaan er verschillende manieren om acnelittekens te behandelen. Samen met een huisarts of specialist kan de best passende behandeling worden gestart. Bij het behandelen van acnelittekens is het echter wel van belang dat de acneklachten zo goed als verdwenen zijn.
Naast oppervlakkige puistjes, kunnen er ook onderhuidse puistjes op de neus ontstaan. In het algemeen is de huid van de neus relatief dun, waardoor een onderhuidse puist veel klachten kan veroorzaken. Niet alleen klachten als schaamte en onzekerheid, maar ook pijn en roodheid worden vaak gezien.
Hoewel oppervlakkige puistjes met eigen hand moeilijk te voorkomen en verwijderen zijn, geldt dit al helemaal voor onderhuidse puistjes. De oorzaak van onderhuidse puistjes op de neus zijn ontstekingen, voornamelijk ontstekingen van de talgklieren. Door de ligging in de T-zone, is de neus veel vatbaarder voor deze ontstekingen. Er bevinden zich immers veel talgklieren die ook erg actief zijn. De bron van de onderhuidse puistjes, de ontstekingen, bevinden zich niet in de bovenste huidlaag maar in een diepere huidlaag, ook wel de lederhuid genoemd. Dit maakt dan ook dat het puistje moeilijk te bereiken en te behandelen is.
Hoe begrijpelijk het ook is dat je na het ontdekken van een onderhuidse puist deze zo snel mogelijk wilt verwijderen, is het verstandiger om er vanaf te blijven. Helaas bestaat er geen wondermiddeltje tegen onderhuidse puistjes op de neus en kan het zelf behandelen van de puist door deze bijvoorbeeld uit te knijpen, veel schadelijke gevolgen hebben en juist averechts werken. Laat een onderhuidse puist daarom niet jouw dagelijkse bezigheden onderdrukken, maar geef het genezingsproces gewoon de tijd. Er zijn wel een aantal natuurlijke supplementen die je kunt gebruiken om het helingsproces wat te versnellen en om te voorkomen dat je in de toekomst vaker last krijgt van een onderhuidse puist.

Ondanks dat puistjes op de neus heel vervelend zijn, is de getroffen plek wel te verklaren. De neus bevindt zich namelijk in de zogenaamde T-zone van het gezicht. Dit gebied loopt van de kin via de neus naar het voorhoofd, een denkbeeldige T-vorm. De T-zone omvat de relatief vette gedeelten van het gezicht. De vette huid van deze gedeelten worden veroorzaakt door een groot aantal actieve talgkliertjes. Door de verhoogde talgproductie is er hier dan ook een verhoogde kans op de aanwezigheid van puistjes. Poriën raken immers eerder verstopt door overtollig talg.
Naast de verhoogde talgproductie worden er nog andere oorzaken in verband gebracht met het ontstaan van puistjes op de neus. Vanuit de Chinese geneeskunde wordt namelijk gezegd dat de plek waar puistjes ontstaan, verband houdt met bepaalde lichamelijke problemen. Puistjes op de neus zouden ontstaan door een verhoogde bloeddruk of een tekort aan vitaminen.