Winkelwagen
U heeft geen artikelen in uw winkelwagen
In geïndustrialiseerde landen komt atopisch eczeem voor bij 5-15% van de kinderen en bij 1-3% van de volwassenen. Geschat wordt dat ongeveer 400.000 mensen in Nederland deze huidaandoening hebben. Atopisch eczeem begint al meestal in de eerste 6 levensmaanden, maar kan in principe op iedere leeftijd beginnen. Ongeveer 75% van de patiënten is jonger dan 20 jaar. Geschat wordt dat 3-5% van alle kinderen atopisch eczeem heeft. Het eczeem kan gedurende een betrekkelijk korte tijd aanwezig zijn, maar ook chronisch blijven bestaan. Bij sommige mensen verdwijnt het om vervolgens veel later weer terug te keren.
Jazeker. Ook baby’s kunnen eczeem krijgen, al na een paar weken tot maanden. Op babyleeftijd wordt atopisch eczeem ook wel “dauwworm” genoemd.
Het atopisch eczeem vormt een onderdeel van het “atopisch syndroom” . Hieronder vallen ook astma (benauwdheid en piepen), hooikoorts (verstopte neus, tranende ogen, niezen) en voedingsallergie (bijvoorbeeld voor pinda’s of noten) Vaak heeft de patiënt één of meerdere familieleden met één of meerdere van deze vier ziektebeelden. Het is inmiddels duidelijk dat een kind met atopisch eczeem ook later klachten kan krijgen van hooikoorts, astma of voedingsallergie. Andersom is het ook mogelijk. Een kind die op jonge leeftijd al symptomen heeft van hooikoorts of astma kan later ook eczeem ontwikkelen.
Atopisch eczeem is genetisch bepaald en kan daarom niet worden genezen. De aanleg voor atopisch eczeem wordt erfelijk overgedragen en kan al snel na de geboorte tot uiting komen. Studies tonen aan dat er niet één maar meerdere genen (= dit zijn stukjes erfelijk materiaal gelegen op de chromosomen ) gerelateerd zijn aan het ontstaan van atopisch eczeem. Zeker één deze genen is betrokken bij de opbouw van de huid barrière. Andere genen spelen een rol bij het ontstaan van het overgevoelig afweersysteem bij eczeem.
Mutatie filaggrine eiwit. Een deel van de patiënten met atopisch eczeem heeft een mutatie in het gen die verantwoordelijk is voor het aanmaken van filaggrine eiwit. Filaggrine ( oftewel: filament aggregating protein) heeft een belangrijke rol in de functie van de huid barrière. Filaggrine speelt een belangrijke rol in het dicht houden van de huid en ook als natuurlijke bevochtiger van de huid (zogenaamde “natural moisturizer) . Bij mutaties in dit gen ontstaat een droge huid en een verslechterde huidbarrière. De huid is hierdoor constant “lek”. Door dit verstoorde huid barrière kunnen bacteriën en virussen gemakkelijker van buitenaf de huid binnendringen maar vice versa ook water en voedingstoffen van binnenuit naar buiten ontsnappen. Waarschijnlijk hebben mensen met atopisch eczeem ook mutaties in andere genen die ook andere huidbarrière eiwitten aanmaken, maar dit wordt momenteel nog onderzocht. Verder zijn er aanwijzingen dat dit defect in de huidbarrière een ontstekingsreactie uitlokt bij eczeem, wat de klachten van roodheid, zwelling en jeuk kan verklaren. Het afweersysteem probeert hiermee het defect in de huid dus op te lossen maar veroorzaakt tegelijkertijd juist meer problemen voor de persoon met eczeem.
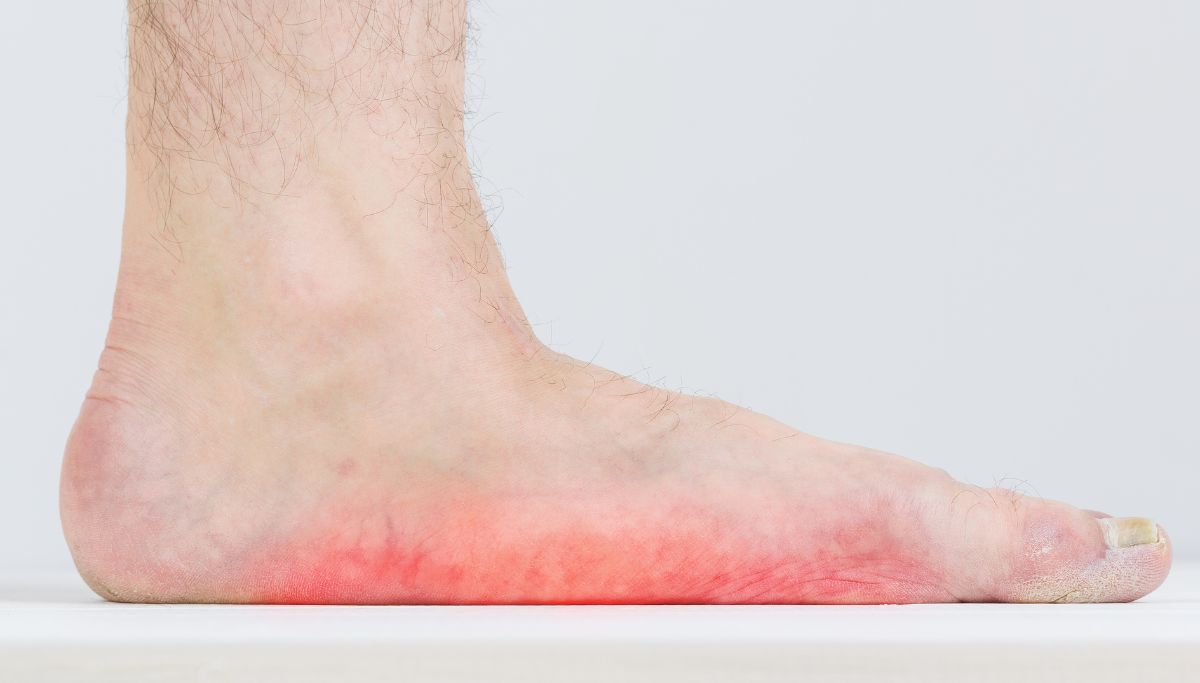
Erytrodermie betekent letterlijk “rode huid”. Dit is een bijzondere vorm van eczeem , waarbij de heftige ontstekingsreactie gepaard gaat met een massale verwijding van de bloedvaatjes in de huid. De GEHELE huid is rood, strak gepannen, warm, gezwollen, schilferend en erg jeukend. De patiënt voelt zich daarbij meestal ziek. Dit is een ernstige situatie, omdat door de bloedvatverwijding de patiënt veel vocht , eiwitten en mineralen dreigt te verliezen. Er bestaat een risico op uitdroging en acute nierfalen. Een patiënt met erytrodermie dient in een ziekenhuis te worden opgenomen en behandeld.
De aanleg om allergisch te reageren(= atopie) kan helaas niet worden behandeld. De behandeling is gericht om de symptomen van jeuk en eczeem te bestrijden. Atopisch eczeem kan dus niet worden genezen, een goede behandeling kan wel uw leven en/of dat van uw kind een stuk draaglijker maken. De keuze van behandelvorm is afhankelijk van de ernst, lokalisatie, en stadium van het eczeem, de aanwezigheid van complicaties en de leeftijd van de patiënt.
De behandeling van atopisch eczeem bestaat altijd uit 3 onderdelen:
A. Anti-eczeem behandeling
B. Huidverzorging
C. Beperken van allergene- en niet allergene prikkels
A. ANTI-ECZEEM BEHANDELING
Het anti-eczeem behandeling is afhankelijk van de ernst, lokalisatie, en stadium van het eczeem, de aanwezigheid van complicaties en de leeftijd van de patiënt. Er bestaan drie vormen: uitwendige behandeling (zalfjes), inwendige behandeling (pillen slikken) en lichttherapie.
Eczeem is een bij kinderen veel voorkomende ontsteking van de huid. Ongeveer 20% van de kinderen in Nederland en België heeft er tijdens de kinderleeftijd kortere of langere tijd last van. De meest opvallende verschijnselen zijn roodheid en schilfering van de huid en vooral: jeuk!
De aandoening is ‘aangeboren’: dat wel zeggen dat de aanleg voor eczeem al bij de geboorte aanwezig is. De ernst waarmee eczeem bij een kind zal optreden is echter niet alleen afhankelijk van aanleg: ook andere factoren zoals voeding, huisstof en huidverzorging kunnen een rol spelen bij eczeemklachten. Een andere naam voor constitutioneel eczeem is ‘ atopisch eczeem ‘.
De verschijnselen van atopisch eczeem bij kinderen zijn afhankelijk van de leeftijd.
– bij baby’s zie je vooral roodheid en schilfering op de wangen, achter de oren en op het behaarde hoofd.
– in een iets latere fase gaat ook de huid in de knieholten, de elleboogsplooien, de huid bij de aanhechting van de oorlel en de nek meedoen. Constitutioneel eczeem bij heel jonge kinderen wordt ook wel dauwworm genoemd.
– op de peuterleeftijd staat vooral het eczeem in de knieholten en elleboogsplooien op de voorgrond en doet het gezicht en behaarde hoofd minder vaak mee.
Naast jeuk en roodheid treden vaak andere verschijnselen op: krabben op de jeukende plekken kan wondjes veroorzaken die geïnfecteerd kunnen raken met bacteriën. Hierdoor kunnen puistjes en nattende plekken ontstaan waar wondvocht uitkomt. De huid is ook extra gevoelig voor schimmelinfecties en virusinfecties. De bekende waterwratjes (mollusca contagiosa), die door een virus worden veroorzaakt, komen vaker, uitgebreider en langduriger voor bij kinderen met eczeem dan bij andere kinderen.
prednison
meestal toegediend als ‘stootkuur’, dat wil zeggen dat enkele dagen een rlatief hoge dosis wordt gegeven, waarna het middel weer wordt gestopt. Wel moet dan een passend vervolgbeleid worden afgesproken.
ciclosporine
ciclosporine (Neoral ®) onderdrukt de immuunreactie die bij eczeem een belangrijke rol speelt. Het middel is vaak bijzonder effectief, maar kan slechts gedurende een beperkte tijd (meestal enkele maanden) worden toegepast. er zijn vele mogelijke bijwerkingen beschreven, waaronder bloeddrukstijging en nierproblematiek. Regelmatige controles van bloed en bloeddruk zijn noodzakelijk. Na stoppen kan het eczeem weer sterk terugkomen.
Eczeem reageert vaak goed op zonlicht. Veel mensen met eczeem hebben daarom in de zomer minder klachten van hun huidaandoening dan in de winter. Bij deze mensen kan ultravioletlicht therapie (PUVA of UVB) bij verergering van het eczeem soms uitkomst bieden.
dupilumab
een betrekkelijk nieuw geneesmiddel tegen ernstig eczeem is dupilumab. Het medicijn remt de receptor voor interleukine 4 en interleukine 13 op ontstekingscellen. Hierdoor wordt de ontsteking in de huid geremd. Dupilumab kan worden voorgeschreven aan patienten van 6 jaar en ouder die niet voldoende reageren op de gebruikelijke behandelingen. Het wordt in principe elke 2 weken toegediend per injectie. Dit medicijn is duur en daarom zijn er voorwaarden verbonden aan het voorschrijven hiervan. Uw dermatoloog kan nagaan of u in aanmerking komt voor het geneesmiddel.
tralokinumab
sinds het najaar van 2021 is tralokinumab in Nederland beschikbaar . Het remt interleukine 13 (IL-13). Dit eiwit speelt een belangrijke rol bij de ontsteking van de huid bij eczeem. Ook tralokinumab wordt per injectie toegediend, in principe 1x per 2 weken. Het medicijn is geregistreerd voor gebruik bij volwassen patienten met constitutioneel eczeem. Aan het voorschrijven zijn meestal voorwaarden verbonden vanwege de prijs van het geneesmiddel.
Seborroïsch eczeem komt voor bij mensen van alle leeftijden en etnische achtergronden. Doch de kans is groter dat het zich ontwikkelt tijdens bepaalde levensfasen, zoals in de kindertijd (2 tot 12 maanden oud), adolescentie, en volwassenheid, meestal na het dertigste levensjaar. Seborroïsch eczeem zie je bij baby’s vooral op (hoofd)huid met beharing. Deze vorm van eczeem is ook wel bekend als berg. Het kan bij baby’s ook op andere delen van het lichaam voorkomen.
De aandoening komt vooral veel voor bij volwassenen van 50 jaar en ouder, met een hoger risico voor zwarte mensen en mannen wereldwijd. Mensen met hiv, bepaalde neurologische aandoeningen (zoals de ziekte van Parkinson), psoriasis, of rosacea hebben ook een verhoogd risico op het ontwikkelen van seborroïsch eczeem. In sommige gevallen kan seborroïsch eczeem moeilijk te behandelen zijn, vooral bij mensen met aids. Als iemand zowel psoriasis als seborroïsch eczeem heeft, wordt dit ook wel sebopsoriasis genoemd. Sebopsoriasis is een huidaandoening die eruitziet als een mix tussen seborroïsch eczeem en psoriasis, met rode schilferige plekken.
Als je last hebt van de volgende gezondheidsproblemen, ben je vatbaarder voor seborroïsch eczeem:
Daarnaast loop je ook een groter risico op seborroïsch eczeem als je bepaalde psychotrope medicijnen gebruikt, zoals: