Winkelwagen
U heeft geen artikelen in uw winkelwagen
De behandeling van huidkanker bij katten hangt af van het type en de ernst van de ziekte. In sommige gevallen kan de tumor chirurgisch worden verwijderd. Dit kan echter lastig zijn als de tumor zich op moeilijk bereikbare plaatsen bevindt. Chemotherapie en bestraling kunnen ook worden toegepast om kankercellen te bestrijden. Daarnaast kan een dierenarts medicijnen voorschrijven om de symptomen te verlichten en het immuunsysteem van de kat te versterken. Het is belangrijk om regelmatig controleafspraken te maken om de voortgang van de behandeling te volgen.
Als katteneigenaar kun je verschillende maatregelen nemen om het risico op huidkanker bij je kat te verminderen. Een van de belangrijkste dingen is om je kat binnen te houden tijdens de uren dat de zon het felst is, vooral in de zomer. Daarnaast kun je overwegen om een zonnebrandcrème voor katten te gebruiken, vooral op gebieden met dunne vacht, zoals de oren en de neus. Het is ook belangrijk om regelmatig de huid van je kat te controleren op knobbels, zweren of veranderingen in kleur. Als je iets abnormaals opmerkt, aarzel dan niet om een dierenarts te raadplegen.
Via de Doktr-app spreek je snel met een erkende huisarts via video, zonder afspraak. De huisartsen kunnen je helpen met begeleiding en beoordeling van de symptomen. Indien nodig kunnen ze je doorverwijzen voor verder onderzoek en eventuele behandeling.
Als het vermoeden bestaat dat de kanker is uitgezaaid, wordt meestal een operatie uitgevoerd om de tumor te verwijderen. Meer onderzoeken en soms meer operaties kunnen nodig zijn om ervoor te zorgen dat er geen kanker achterblijft.
Hieronder volgen enkele voorbeelden van dergelijke onderzoeken en operaties:
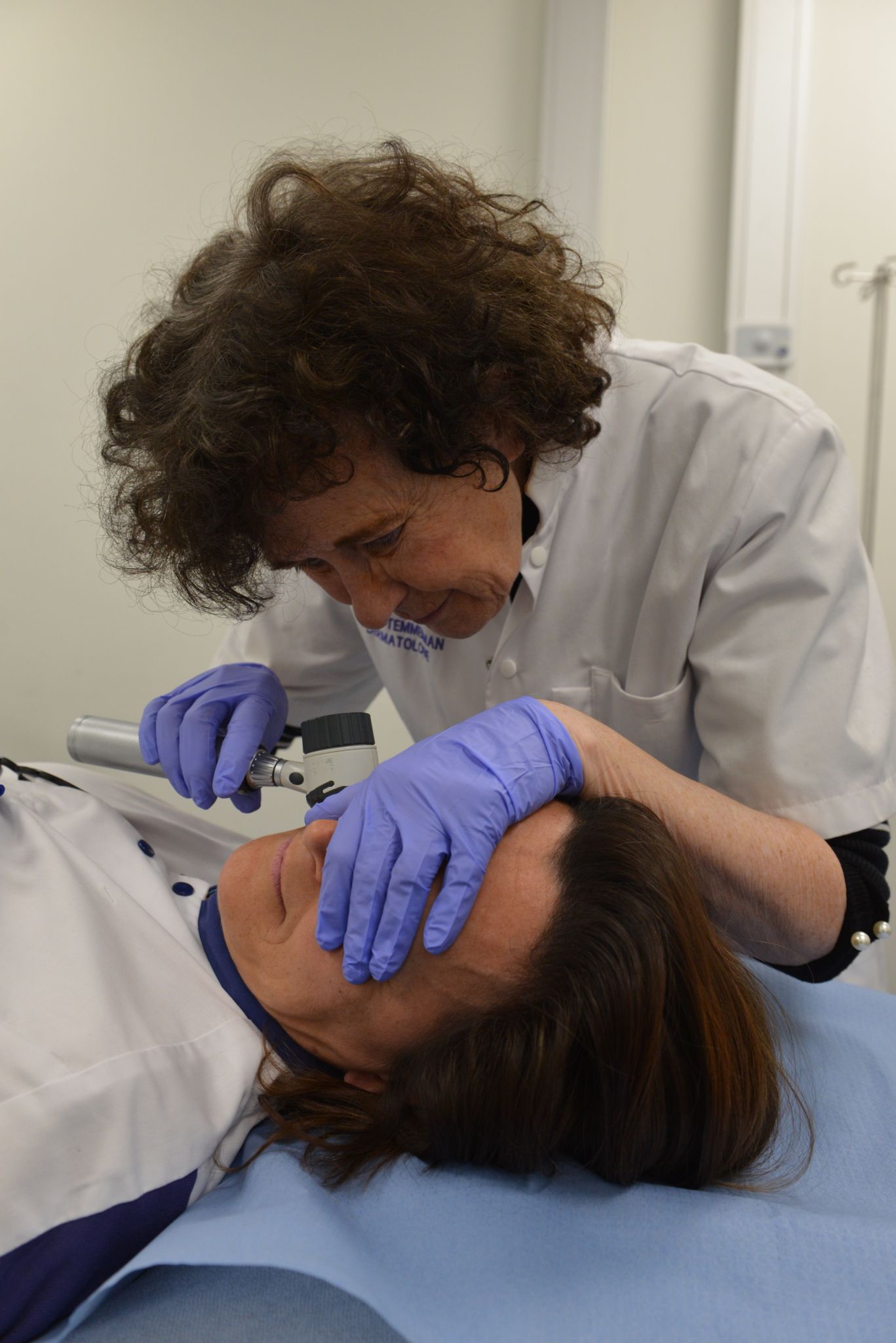
Voorkomen en vroege opsporing blijven de beste manieren om je huid te wapenen tegen huidkanker. Daarom is het belangrijk dat je je huid leert kennen en bestaande moedervlekken en eventuele huidveranderingen in de gaten houdt. Streef ernaar om dat elke drie maanden te doen. Overweeg om foto's te maken van plekken waar je je zorgen over maakt, zodat je ze in de gaten kunt houden. Vraag een vriend of je partner om de gebieden te controleren die je misschien niet kunt zien, zoals de hoofdhuid, nek, billen en onderrug. Raadpleeg gelijk een arts als je iets verontrustends opmerkt. Een jaarlijkse controle bij de dermatoloog (zeker als je veel moedervlekken hebt) wordt ook aangeraden. Hoe herken je een melanoom of vroege huidkanker? Zo kan huidkanker eruitzien:
- Veranderingen
Dermatologen raden aan om te zoeken naar moedervlekken met een onregelmatige rand of variaties in kleur. Of moedervlekken die groot zijn (meer dan zes millimeter, ongeveer de grootte van een gummetje).
- Een sproet of moedervlek die is veranderd
Dit moet door een arts worden bekeken. Het kan een verandering in vorm, kleur of grootte zijn, of misschien wordt de vlek pijnlijk of jeukt deze. Natuurlijk kunnen al die dingen gebeuren zonder dat het huidkanker is, maar het is wel belangrijk om nu de plek te laten controleren.
- Een droge, schilferende plek of een zweer die niet geneest
Als je een plek hebt die maar blijft jeuken en korstvorming vertoont en steeds op dezelfde plek opduikt dan is dat geen goed teken. Let goed op bij een gebied dat herhaaldelijk bloedt zonder trauma, omdat dit een teken kan zijn van basaalcelcarcinoom. Als een pijnlijke of ongebruikelijke plek niet binnen drie tot vier weken is verdwenen, zoek dan medische hulp, want dit kan mogelijk duiden op huidkanker en dit wil je uiteraard uitsluiten.
- Een puistje dat maar niet weggaat
De levensduur van een puistje hoort maar een paar dagen tot maximaal drie weken te zijn. Als je iets hebt dat lijkt op een puistje, maar die niet weggaat, dan kan het een melanoom zijn.
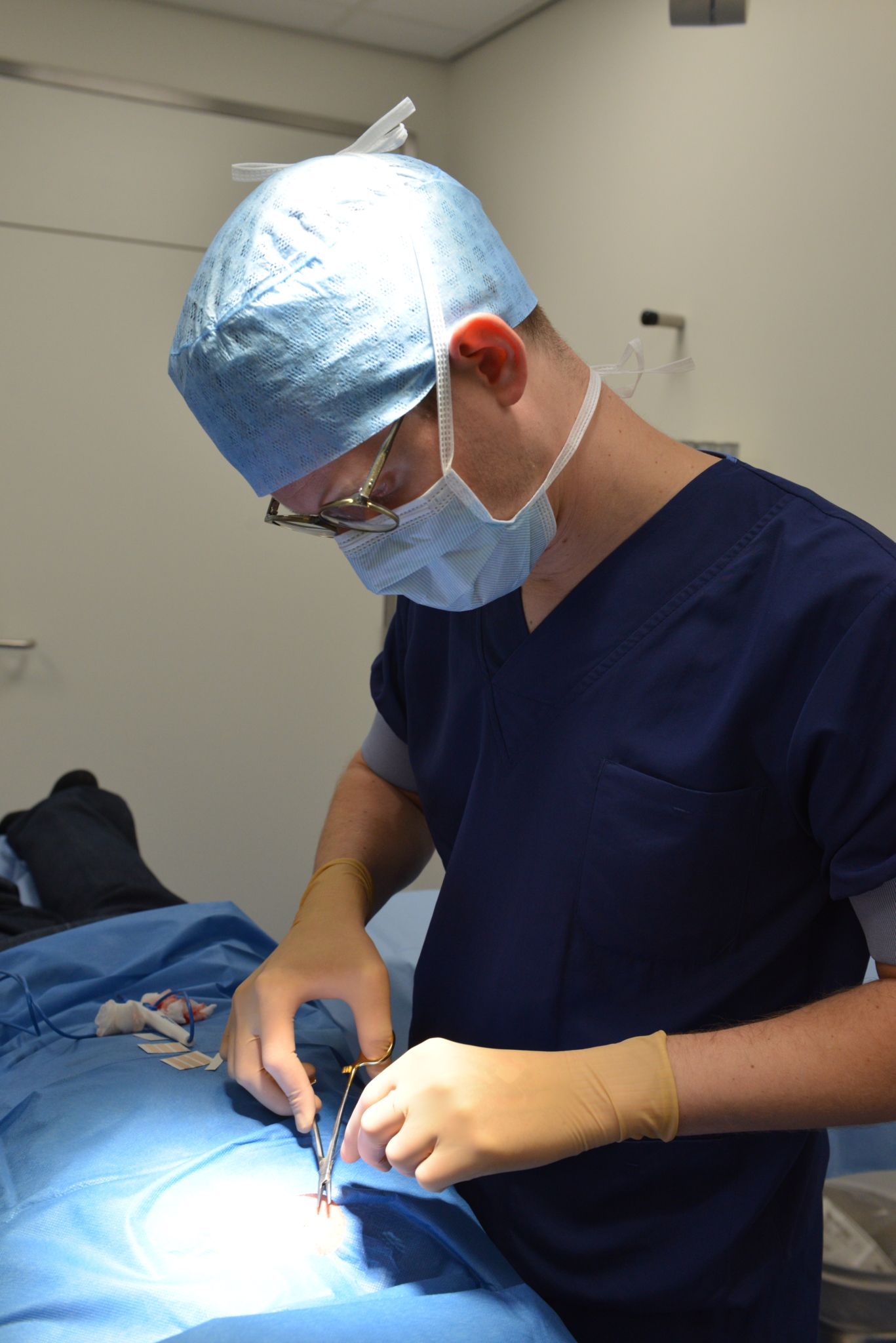
Er zijn verschillende soorten huidkanker, afhankelijk van de cellen waaruit ze ontstaan.
Een aktinische keratose (AK) is een goedaardig letsel dat zich ontwikkelt in door zonstraling (of zeldzaam door röntgenstraling) beschadigde huid. Het wordt beschouwd als een voorloper van spinocellulair carcinoom, een type van huidkanker.
Omwille van dit risico op evolutie naar huidkanker wordt aangeraden deze letsels te behandelen.
Patiënten met aktinische keratosen dragen een zonbeschadiging mee in hun huid en dienen daarom zeer strikt te beschermen tegen bijkomende zonschade door regelmatig gebruik van een zonnecrème (SPF50+) en beschermende kledij (hoed, afdekkende kledij).
Basaalcelkanker (ook basaalcelcarcinomen of basocellulaire carcinomen genoemd)Een basocellulair carcinoom (BCC, of kortweg soms ‘baso’ genoemd) is een kwaadaardige huidtumor. Hij is echter relatief ongevaarlijk voor de algemene gezondheid omdat hij nooit uitzaait (metastaseert). Wel kent hij een vaak langzame maar gestage groei waarbij het in de omgevende en onderliggende weefsels kan ingroeien.
Oppervlakkige letsels kunnen soms met zalf (imiquimod, 5-FU) of PDT worden behandeld. Laser behoort ook tot de mogelijkheden.
Dikkere of complex groeiende letsels worden bij voorkeur chirurgisch behandeld.
Plaveiselcelkanker (ook plaveiselcelcarcinomen of spinocellulaire carcinomen genoemd)Een spinocellulair carcinoom moet daarom vlot en adequaat behandeld worden. Na de diagnose wordt in specifieke gevallen ook een echografisch onderzoek aangeboden om eventuele klieraantasting uit te sluiten.
Regelmatige opvolging van de huid na diagnose van spinocellulair carcinoom is noodzakelijk.
De symptomen van huidkanker kunnen verschillen afhankelijk van het type kanker. Het meest voorkomende symptoom is echter dat de huid op de een of andere manier is veranderd. De huid voelt bijvoorbeeld anders aan of ziet er anders uit dan voorheen.
Huidveranderingen die kanker kunnen veroorzaken zijn bijvoorbeeld:
Kanker in de vorm van knobbels, vlekken en moedervlekken kan onder andere hard, zacht of schilferig zijn. Ze kunnen gevoelig aanvoelen, pijnlijk zijn of bedekt met harde schubben, jeuken of bloeden.

De huisarts neemt niet altijd zelf een biopt. Soms verwijst de huisarts u meteen door naar de dermatoloog, zonder zelf eerst het plekje te laten onderzoeken.
Een basaalcelcarcinoom kan door de huisarts of de dermatoloog bijna altijd helemaal verwijderd worden. Het behandelen van een basaalcelcarcinoom is belangrijk, want het kan dieper in de huid groeien, waardoor het spierweefsel, kraakbeen of zelfs bot kan beschadigen. De kans op genezing is groot.Er zijn verschillende behandelopties voor basaalcelcarcinomen.
De meest voorkomende behandeling van een basaalcelcarcinoom is een operatie. De huisarts of de dermatoloog snijdt dan, onder een lokale verdoving, het plekje weg. Er wordt dan ook een randje van de gezonde huid meegenomen. Vervolgens onderzoekt een patholoog dit stukje huid weer en kijkt of er nog kanker in de snijrand zit. Is dit het geval en zijn er nog kankercellen zichtbaar in dit randje van de ‘gezonde huid’, dan is er nog een tweede operatie nodig waarbij een extra randje weggesneden wordt door de arts.
Zit het basaalcelcarcinoom in het gezicht of op het hoofd, dan kan worden gekozen voor mohs-chirurgie. Dit is een operatietechniek, wederom onder lokale verdoving, waarbij de arts het plekje krap weghaalt en zo min mogelijk gezonde huid wegsnijdt. Vervolgens wordt dit weefsel meteen onder de microscoop onderzocht.
Wanneer de kanker nog niet helemaal weg is, snijdt de arts weer een extra randje huid weg. Dit wordt ook weer meteen onderzocht. Zo gaat de arts verder tot er geen kankercellen meer worden gevonden onder de microscoop. Op deze manier blijft de wond zo klein mogelijk en wordt er zo min mogelijk gezonde huid weggehaald.
Is een operatie niet mogelijk of zal dit ontsierende, lelijke littekens opleveren, dan kan bestraling een behandeloptie zijn. Dit kan bijvoorbeeld overwogen worden bij plekjes in het gezicht en rond of op het oor. Bestraling kan ook gebruikt worden wanneer het plekje tijdens de operatie niet volledig kon worden verwijderd.