Winkelwagen
U heeft geen artikelen in uw winkelwagen
Een huiduitslag is een term die gebruikt om een plotselinge afwijking van de huid aan te geven die gepaard gaat met roodheid, vlekken of bulten. Een huiduitslag kan met of zonder jeuk-of pijnklachten gepaard gaan. Een huiduitslag op zich is geen ziekte of diagnose maar een symptoom. Het is de taak van de dermatoloog om uit te zoeken welke mogelijk oorzaken er kunnen zijn voor het ontstaan van de huiduitslag.
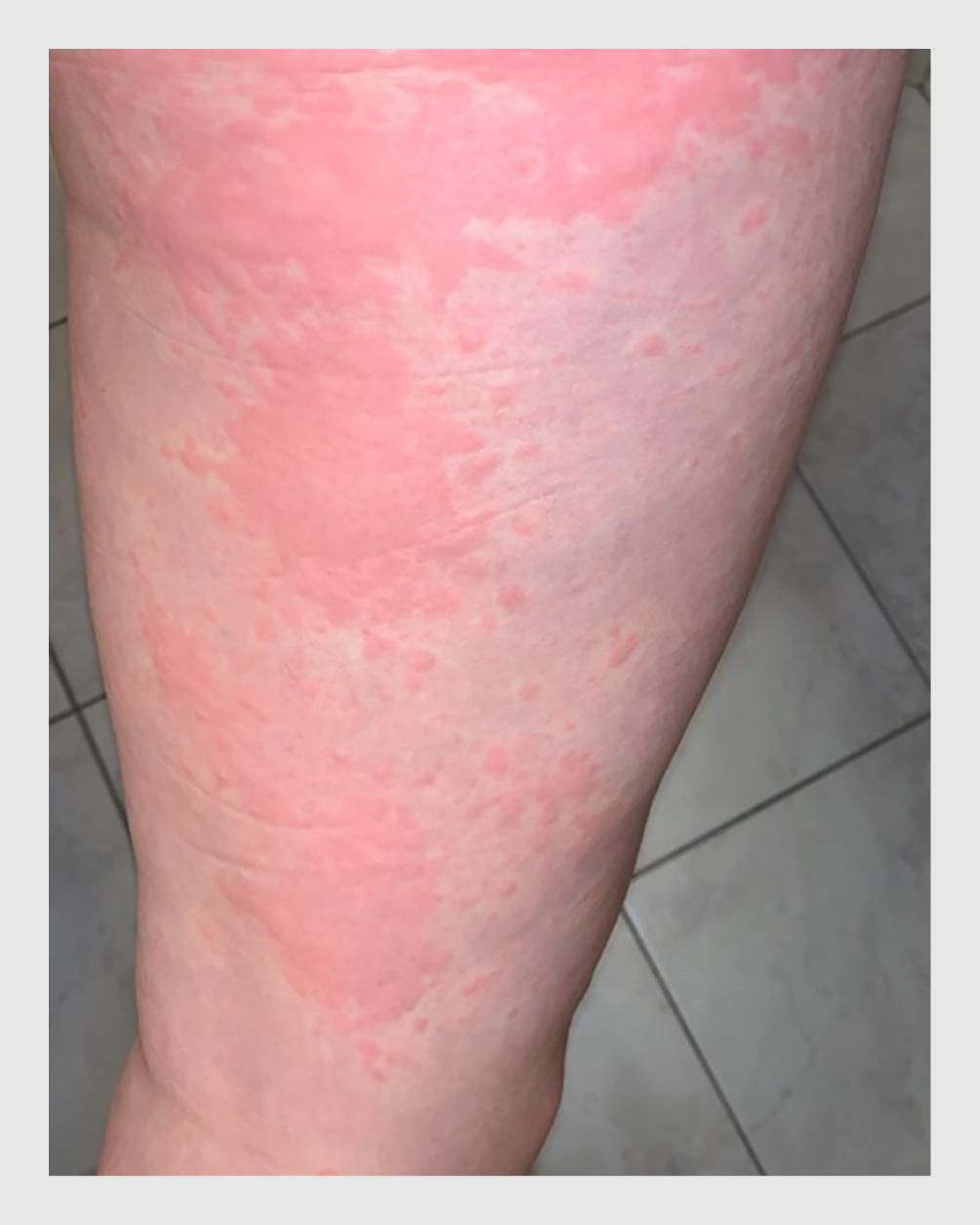
Een huiduitslag is een plots verschijnen van rode, roze of paarsrode bultjes of vlekjes op een bepaalde lichaamsdeel (bijv. het gezicht of de handen) of over grotere delen van het lichaam. Wanneer de gehele huid rood is spreken we ook wel van erytrodermie. Een huiduitslag kan gepaard gaan met jeuk, pijn, branderigheid of soms met gevoelens van onwelbevinden, ziek –zijn en (hoge) koorts.
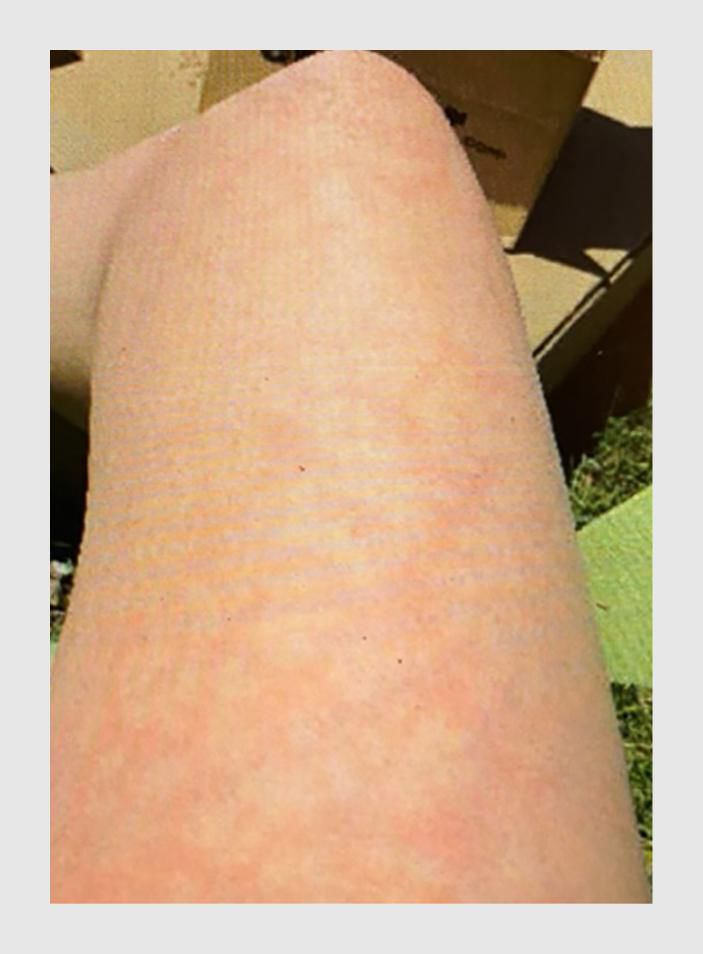
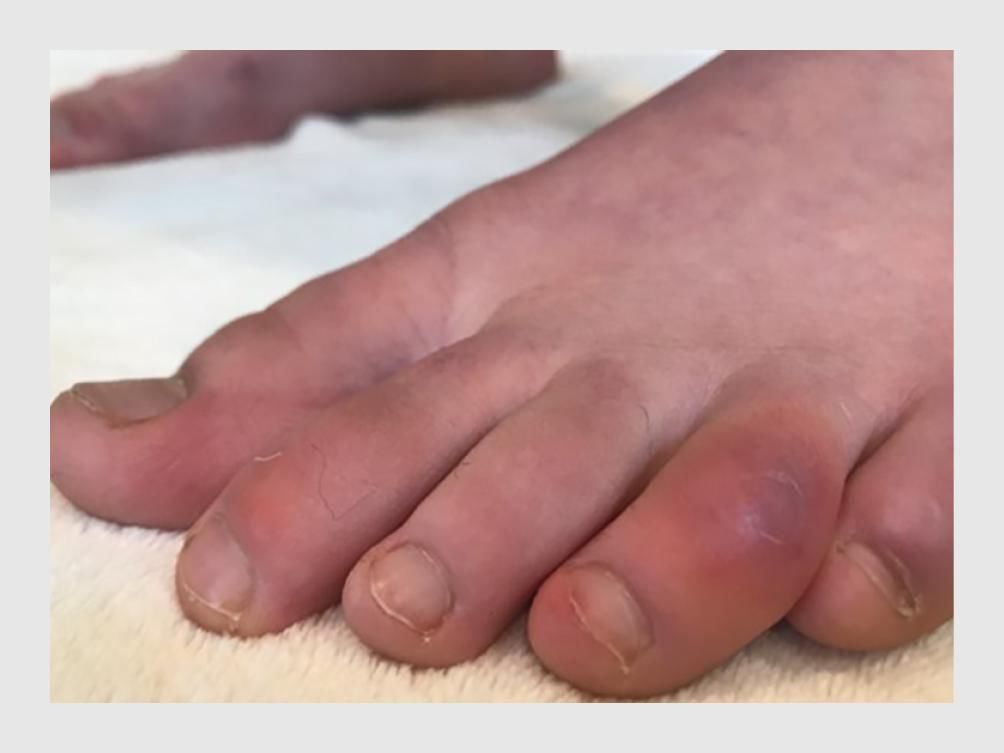
Niet alle patiënten met een SARS-CoV-2-infectie ontwikkelen huidafwijkingen. Exacte cijfers zijn op dit moment niet voorhanden en moeten blijken uit retrospectief onderzoek. Op basis van de beschikbare literatuur concluderen wij dat het nieuwe coronavirus een breed scala van huidafwijkingen kan geven, die vóór, tijdens of langere tijd na de kenmerkende symptomen van covid-19 kunnen optreden. Het is onwaarschijnlijk dat alle huidafwijkingen specifiek zijn voor een SARS-CoV-2-infectie. Integendeel, de meerderheid is hoogstwaarschijnlijk paraviraal van aard, en de vlekkige verkleuring van de huid (livedo) kan waarschijnlijk verklaard worden door een coagulopathie. De oorzaak van de vesiculeuze eruptie is nog niet duidelijk aangetoond. De hoge incidentie van pseudo-chilblains sinds de uitbraak van de covid-19-pandemie is zeer opvallend. Mogelijk is deze huidafwijking specifiek voor een niet-ernstige infectie met SARS-CoV-2, terwijl livedo en retiforme purpura vooral voorkomen bij patiënten bij wie de infectie ernstig verloopt (figuur 6). De overige huidafwijkingen treden met name op bij patiënten met een matig ernstige SARS-CoV-2-infectie.
Het is belangrijk om in tijden van corona bij patiënten met één van de hiervoor beschreven huidafwijkingen te denken aan een SARS-CoV-2-infectie en om de huidafwijking door een dermatoloog te laten beoordelen. Specifiek in het geval van een (jongere) patiënt met nieuw ontstane, onverklaarde pseudo-chilblains moeten artsen bedacht zijn op covid-19. Bij de meeste patiënten kan ten aanzien van de huidafwijkingen een expectatief beleid gevoerd worden en moet de behandeling gericht zijn op de onderliggende aandoening. Om de oorzaken van de huidafwijkingen beter te begrijpen, vinden wij het belangrijk dat de dermatoloog huidbiopten afneemt voor histopathologisch onderzoek. Bij alle patiënten met één van de hiervoor beschreven huidafwijkingen kan overwogen worden om te testen op SARS-CoV-2, conform de huidige richtlijn van het RIVM.
Koorts is een belangrijk kenmerk van COVID-19 maar koorts, verkoudheid én huidafwijkingen kunnen ook worden gezien bij een tal van andere huidinfectieziekten op kinderleeftijd. Deze kinderziektes ontstaan vaak tijdens de lente-en herfstperiode, en worden dus niet veroorzaakt door een coronavirus infectie.
-Waterpokken
Waterpokken is een bekende kinderziekte die optreedt tussen de 1 en 8 jaar. Hierbij zien we uitgebreide jeukende huiduitslag met verschillende soorten afwijkingen, zoals blaasjes, rode bultjes en puskopjes. Koorts is ook een symptoom. Waterpokken wordt veroorzaakt door een infectie met het varicella zoster virus.
-Mazelen
Deze bekende kinderziekte geeft ook koorts en jeukende huiduitslag bestaande uit kleine rode bultjes die kunnen samenvloeien. Mazelen wordt veroorzaakt door het mazelenvirus.
-Andere kinderziekten die gepaard kunnen gaan met koorts en huiduitslag zijn onder andere roodvonk, rode hond, krentenbaard, vijfde ziekte en zesde ziekte. Deze ziekten worden dus allemaal door een andere virus dan het coronavirus veroorzaakt.(Klik op de naam voor meer informatie)
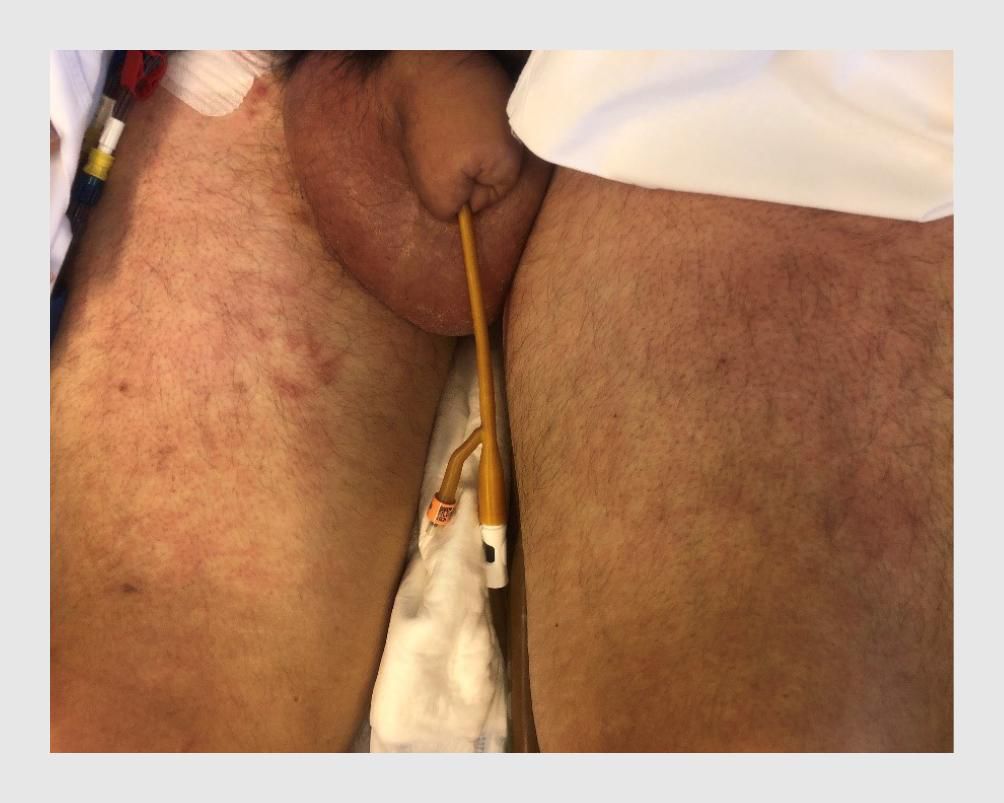
Reactieve artritis gaat meestal binnen een half jaar vanzelf weer over, een postvirale artritis zelfs na enkele weken. Sommige mensen blijven wel een lichte pijn in de gewrichten houden. Bij een klein deel van de mensen wordt de gewrichtsontsteking chronisch. De ziekte kan bij een nieuwe infectie terugkomen.
• Antibiotica
De arts zal allereerst de infectie die aan de basis van de artritis ligt behandelen met antibiotica (of een antiviraal middel bij een postvirale artritis).
• Ontstekingsremmende pijnstillers
Om de gewrichtsontsteking te behandelen kan uw arts een ontstekingsremmende pijnstiller (NSAID) voorschrijven.
• Reumageneesmiddel
Indien de gewone ontstekingsremmers onvoldoende werken of wanneer de aandoening steeds terugkeert of chronisch wordt, kan uw arts besluiten om een antireumamiddel zoals sulfasalazine of methotrexaat voor te schrijven.
• Corticosteroïden
Bij hevige ontstekingen kan de arts u een injectie met een corticosteroïde in het getroffen gewricht geven om de ontsteking te verminderen.
• Oogdruppels
Als u een oogontsteking heeft, schrijft uw arts misschien oogdruppels voor. De huiduitslag is meestal niet ernstig, deze verdwijnt over het algemeen ook weer vanzelf.
Wat kunt u zelf doen?
• Laat het gewricht in het begin rusten. Leg het gewricht omhoog en koel het.
• Wanneer de ontsteking minder hevig is, moet u het gewicht geregeld bewegen (fietsen, wandelen, zwemmen. ). Dat voorkomt stijfheid en kan de pijn verminderen Sporten waarbij de gewrichten zwaar worden belast kunt u de eerste tijd beter vermijden.
Symptomen
De incubatieperiode (van het moment van besmetting totdat er ziekteverschijnselen optreden) is acht tot veertien dagen.
• De symptomen lijken op die van een zware verkoudheid: een loopneus, hoesten, niezen, ontstoken ogen, zere keel en hoge koorts (tot 40°C).
• Daarnaast kunnen symptomen als neusbloeden, misselijkheid en diarree optreden.
• Rond de derde dag gaat de temperatuur van uw kind omlaag en verschijnen er kleine witte, op zoutkorreltjes lijkende vlekjes in de mond.
• Op de vierde of vijfde dag verschijnt de eerste huiduitslag. Eerst in de vorm van kleine, iets opgezette rode vlekjes op het voorhoofd en achter de oren. Deze vlekjes verspreiden zich geleidelijk aan over de rest van het lichaam, behalve over de armen en benen. Naarmate de uitslag zich verder verspreidt, worden de vlekjes groter en vloeien ze in elkaar over.
• Rond de zesde dag begint de uitslag af te nemen. Na een week zijn alle symptomen meestal verdwenen.
Complicaties van mazelen zijn onder andere encefalitis (herseninfectie), longontsteking, oorontsteking, enz.