Winkelwagen
U heeft geen artikelen in uw winkelwagen
Die Geschlechterverteilung war in einer größeren Studie mit 122 männlichen und 102 weiblichen Patienten nahezu gleich. Das Durchschnittsalter der Patienten bei Beginn der EH lag bei 27,3 ± 11,9 Jahren. Das mittlere Alter beim Auftreten der zugrunde liegenden atopischen Dermatitis betrug 9,5 ±10,1 Jahre (Seegräber M et al. 2020)
Verschiedene Risikofaktoren beeinflussen die Wahrscheinlichkeit der Entwicklung einer EH, so die läsionale atopische Haut bei der Defizienzen von Nectin-1 eine Rolle spielen, wodurch das Virus in die Zelle eindringen kann (Yoon M et al. 2002, De Benedetto A et al. 2011). Die antivirale Immunantwort bei atopischer Dermatitis ist aufgrund eines Mangels an plasmazytoiden dendritischen Zellen unzureichend. Damit kommt es zu einer unzureichenden IFN- γ-Produktion (Wollenberg A et al. 2002), was zu einem allgemein höheren Risiko für virale Hautinfektionen verbunden ist. Außerdem ist der AD-assoziierte Cathelicidin-Mangel ein prädisponierender Faktor für das Eczema herpeticum (Howell MD et al. 2006). Triggerung durch UV-Exposition ist beschrieben.
Vor allem Gesicht, Hals, Nacken, Brust, Arme.
Die Mortalität des Eccema herpeticatum, bedingt durch Virämie und multiples Organversagen, lag vor der Einführung von Aciclovir im Jahre 1977 noch bei 10-50%.
Für Zugriff auf PubMed Studien mit nur einem Klick empfehlen wir Kopernio
Bei der Neurodermitis (atopische Dermatitis, atopisches Ekzem) handelt es sich um eine chronisch entzündliche, mit Juckreiz einhergehende Hauterkrankung. Erläuterungen zu Ursachen, Symptomen und Behandlung.
Von Dr. Katharina Kremser (Ärztin) • Wissenschaftliche Prüfung: Dr. Dennis Ballwieser (Arzt), Aktualisiert am 17.05.2023
De behandeling bij een extreem droge huid:corticosteroïden en verzachtende crèmes Voor de behandeling van opvlammingen schrijven dermatologen crèmes of zalven voor op basis van corticosteroïden (corticoïden). Hiermee worden de laesies zodra ze opduiken behandeld. Als de laesies verdwenen zijn, helpen verzachtende crèmes om de huid, die van nature bijzonder droog is, afdoende te hydrateren. Zo worden opvlammingen voorkomen. Crèmes voor een atopische huid worden één tot twee maal per dag op het hele lichaam aangebracht. Om opvlammingen zo veel mogelijk te voorkomen is het ook aan te raden:

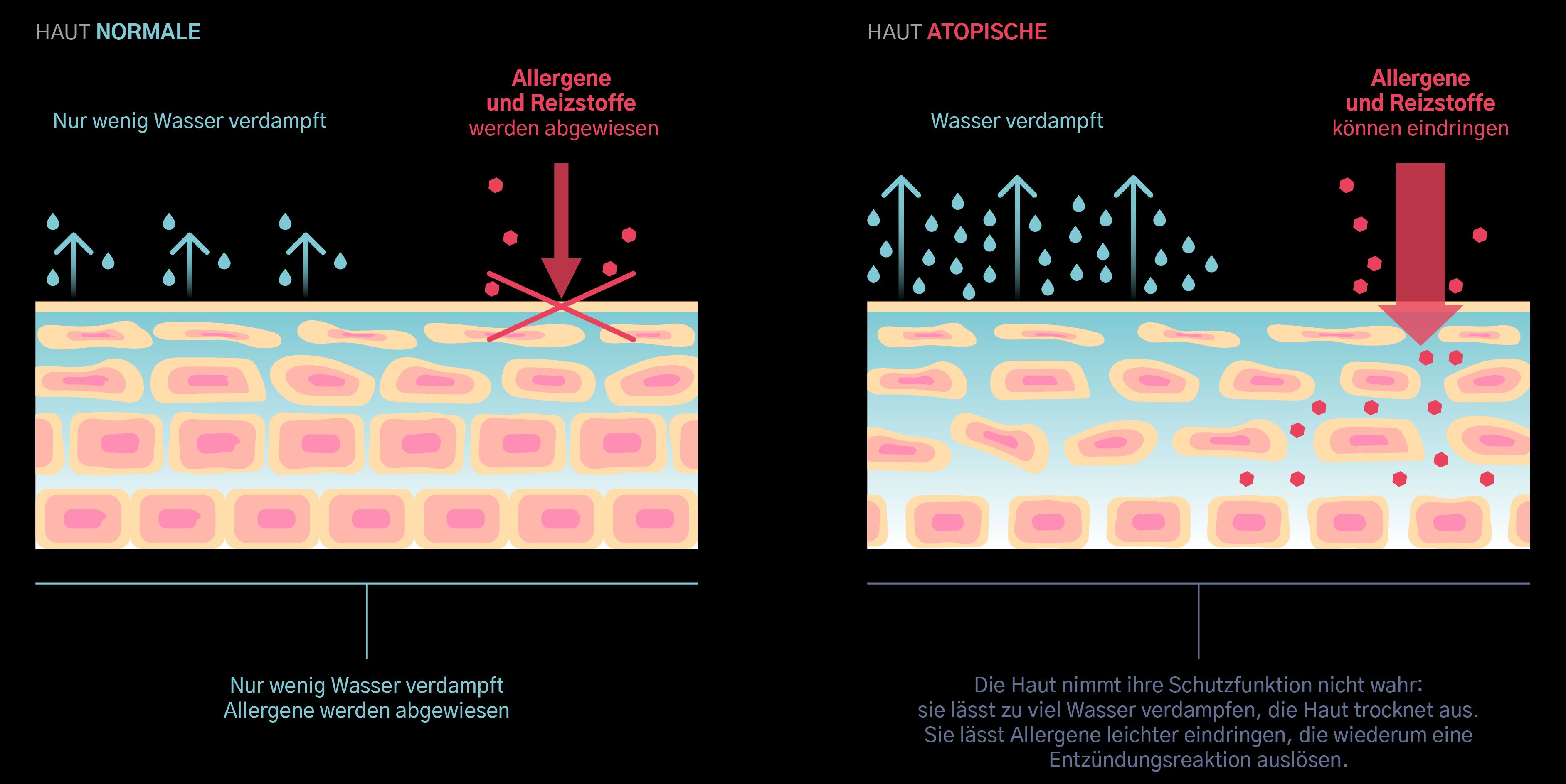
Die atopische Dermatitis oder Neurodermitis ist gekennzeichnet durch einen meist stark juckenden Hautauschlag, der oft schon im Kindesalter beginnt und bei Erwachsenen besonders an den Beugeseiten der Arme und Beine, an Nacken und Händen auftritt. Zur Behandlung kommen spezielle Cremes infrage, aber auch ergänzende Therapien, wie eine UV-Bestrahlung. In schwereren Fällen kann es notwendig sein, Medikamente einzunehmen. Wichtig ist auch in symptomfreien Intervallen eine gute Basispflege der Haut.
Sie ist oft trocken, schuppig, gerötet und juckt – in der Haut eines Menschen mit einer atopischen Dermatitis möchte niemand gerne stecken. Etwa 13 Prozent der Kinder [1] und zwei bis drei Prozent der Erwachsenen [2] bleibt aber keine Wahl. Sie müssen mit der chronisch entzündlichen, aber nicht ansteckenden Hauterkrankung zurechtkommen, denn eine Heilung gibt es nicht, jedoch viele Therapiemöglichkeiten.
Bei Menschen mit Neurodermitis ist die Schutzfunktion der Haut herabgesetzt. Der Kontakt mit Keimen, physikalischen oder chemischen Reizen kann leicht zu Entzündungen führen. Die Erkrankung beginnt häufig im Säuglings- und Kindesalter und verläuft typischerweise in Schüben, die sich mit beschwerdearmen oder – freien Phasen abwechseln können.
Gerade bei Kindern heilt oft die Zeit. Viele Betroffene, die als Säuglinge oder Kleinkinder stark gelitten haben, sind zur Einschulung oder Pubertät frei von Beschwerden.
Der Begriff "Neurodermitis" leitet sich aus dem Griechischem ab (Neuron = Nerv, Derma = Haut und die Endung "-itis" als Kennzeichen für einen Entzündungsprozess). Er stammt noch aus einer Zeit, als vermutet wurde, dass eine Entzündung der Nerven im Zusammenhang mit den Hautveränderungen stehe. Obwohl inzwischen bekannt ist, dass dies nicht korrekt ist, ist die Bezeichung "Neurodermitis" noch immer stärker gebräuchlich als die von Medizinern bevorzugten Begriffe "atopische Dermatitis" oder "atopisches Ekzem".