Winkelwagen
U heeft geen artikelen in uw winkelwagen
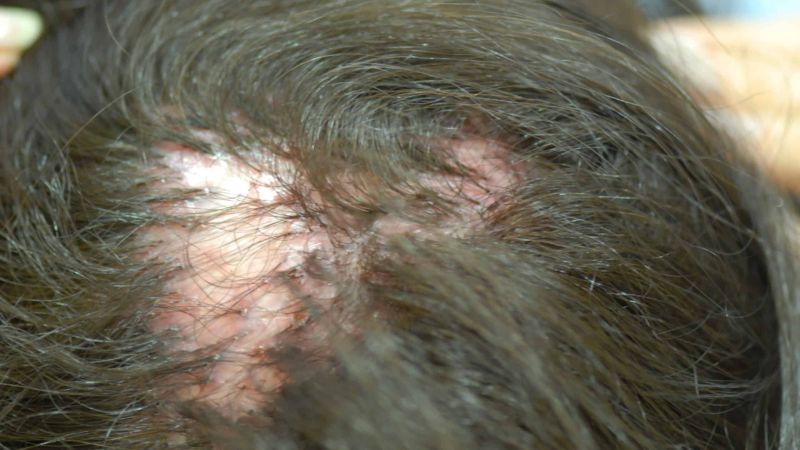
Da die Folliculitis decalvans hauptsächlich von intrinsischen Faktoren – darunter die Besiedlung der Haut mit S. aureus sowie eine genetische Vorbelastung für ein überreaktives Immunsystem – bestimmt wird, ist eine Prävention nicht möglich. Ist die Krankheit ausgebrochen, lassen sich Rückfälle reduzieren, indem bestehende Büschelhaare als Eintrittspforte der Erreger in die Haarfollikel konsequent entfernt werden.
H. Wolff, T. W. Fischer, U. Blume-Peytavi (2016). Diagnostik und Therapie von Haar- und Kopfhauterkrankungen. Deutsches Ärzteblatt 113, 377-386.
L. Asfour et al. (2022). Successful treatment of folliculitis decalvans with baricitinib: A case series. Australas. J. Dermatol. 63, 279-281.
M. Stockmeier et al. (2001). Folliculitis decalvans – Behandlung mit einer systemischen Rifampicin-Clindamycin-Kombinationstherapie bei 17 Patienten. Akt. Dermatol. 27, 361-363.
S. Vañó-Galván et al. (2015). Folliculitis decalvans: a multicentre review of 82 patients. JEADV 29, 1750-1757
wikiHow is een wiki, wat inhoudt dat veel van onze artikelen meerdere auteurs hebben. Meerdere gebruikers van wikiHow hebben vrijwillig aan dit artikel bijgedragen.
Dit artikel is 19.563 keer bekeken.
Folliculitis, een bacteriële of schimmelinfectie van de haarzakjes, manifesteert zich doorgaans als een jeukende, pijnlijke, blarende en/of vocht afscheidende uitslag om een of meerdere ontstoken haarzakjes. [1] X Bron Folliculitis kan door verscheidene pathogenen veroorzaakt worden en kan zich in verschillende mate van ernst ontwikkelen—derhalve zijn er ook meerdere behandelopties. Of je nu een mild geval van folliculitis of een regelrecht huidnoodgeval hebt, begin bij Stap 1 hieronder om ervoor te zorgen dat je huid er binnen mum van tijd opperbest uitziet.
Dieser Artikel wurde 40.255 Mal aufgerufen.
Follikulitis, eine bakterielle oder durch Pilze hervorgerufene Infektion, manifestiert sich normalerweise in juckender, schmerzhafter Haut, Blasen und/ oder Ausschlag, der einen oder mehrere infizierte Follikel umgibt. [1] X Forschungsquelle Follikulitis kann durch eine Reihe an Pathogenen ausgelöst werden und kann sich unterschiedlich stark entwickeln und daher gibt es zahlreiche Behandlungsmöglichkeiten. Ob du eine milde Form oder einen totalen Hautnotfall hast, kannst du mit unten stehendem Schritt 1 beginnen, damit deine Haut im Nu wieder bestmöglich aussieht.
Tetracycline (z.B. Tetracyclin-Wolff) initial 1 g/Tag p.o., später Reduktion auf 500 mg/Tag. Therapieversuch mit Isotretinoin (z.B. Isotretinoin-ratiopharm, Aknenormin) 0,5 mg/kg KG/Tag.
Alternativ Clindamycin/Rifampicin: In einigen Fällen werden gute Therapieeffekte mit der Kombination von Clindamycin und Rifampicin beschrieben (Bunagan MJ et al. 2015): Clindamycin/Rifampicin 300mg 2x/Tag über 10 Wochen (Vañó-Galván S et al. 2015).
Alternativ Orale Fusidinsäure (3x500mg/Tag) über eine Zeit von 3-4 Monaten (Pimenta R 2019).Einzelfallberichte zeigten positive Erfolge mit einer Kombinationstherapie von Dapson (100 mg/Tag) und Isotretinoin (1 mg/kgKG/Tag) sowie von Adalimumab (Shireen F et al. 2018).
Alternativ Isotretinoin: Bei der seltenen Kombination mit einer Acne vulgaris ist eine Therapie mit Isotretinoin empfehlenswert.
Bei stärkerer Entzündung kurzfristig Glukokortikoide in mittlerer Dosierung 60-80 mg/Tag (z.B. Decortin H) in abfallender Dosierung.
Desinfizierende Externa: mit antimikrobiell wirkenden Zusätzen wie verdünnte Kaliumpermanganat-Lösung (hellrosa), Hydroxychinolin z.B. Chinolinol (z.B. Chinosol 1:1000), R042 , Clioquinol-Creme R049
Alternativ Antibiotika: Erythromycin-haltige Lösungen (z.B. R086 , Aknemycin Lösung).
Alternativ Glukokortikoide: topische Glukokortikoide als Cremes oder Lösungen, z.B. Betamethason 0,05% Lotio oder Salbe (Betamethasonvalerat-Emulsion hydrophile), evtl. unter Okklusivbedingungen. Auch wechselweise mit topischen Antibiotika.
Hier hat sich in Fallberichten die topische Anwendung von BPO/Clindamycin (=Duac Acne Gel®) und Halometason 0,05 %/Triclosan 1 % (=Infectocortisept®) im täglichen Wechsel bewährt.
Calcineurininhibitoren: Einzelergebnisse liegen für Tacrolimus vor.
PDT: Ebenfalls werden in der Literatur über Erfolge durch die Therapie mit PDT mit Metvix® und LED Rotlicht, 37 J/cm², 4x im Abstand von 4 Wochen berichtet.