Winkelwagen
U heeft geen artikelen in uw winkelwagen
Er zijn verschillende risicofactoren die het risico op het ontwikkelen van huidkanker verhogen. Hoewel sommige risicofactoren, zoals genetische aanleg, niet kunnen worden veranderd, zijn er andere risicofactoren waarop we invloed kunnen uitoefenen. Hoe ziet huidkanker er uit is een belangrijke vraag.
Een andere risicofactor voor huidkanker is een geschiedenis van ernstige zonnebrand in het verleden. Zonnebrand is een teken van schade aan de huidcellen door UV-straling en kan het risico op het ontwikkelen van huidkanker op latere leeftijd verhogen. Het is daarom belangrijk om zonnebrand te voorkomen door de juiste zonbeschermingsmaatregelen te nemen.
Mensen met een lichte huid, blond of rood haar, blauwe of groene ogen en sproeten hebben over het algemeen een hoger risico op het ontwikkelen van huidkanker. Dit komt doordat hun huid minder melanine bevat, het pigment dat de huid beschermt tegen de schadelijke effecten van UV-straling. Het is belangrijk dat mensen met een lichte huid extra voorzichtig zijn en zichzelf goed beschermen tegen de zon.
De huisarts neemt niet altijd zelf een biopt. Soms verwijst de huisarts u meteen door naar de dermatoloog, zonder zelf eerst het plekje te laten onderzoeken.
Een basaalcelcarcinoom kan door de huisarts of de dermatoloog bijna altijd helemaal verwijderd worden. Het behandelen van een basaalcelcarcinoom is belangrijk, want het kan dieper in de huid groeien, waardoor het spierweefsel, kraakbeen of zelfs bot kan beschadigen. De kans op genezing is groot.Er zijn verschillende behandelopties voor basaalcelcarcinomen.
De meest voorkomende behandeling van een basaalcelcarcinoom is een operatie. De huisarts of de dermatoloog snijdt dan, onder een lokale verdoving, het plekje weg. Er wordt dan ook een randje van de gezonde huid meegenomen. Vervolgens onderzoekt een patholoog dit stukje huid weer en kijkt of er nog kanker in de snijrand zit. Is dit het geval en zijn er nog kankercellen zichtbaar in dit randje van de ‘gezonde huid’, dan is er nog een tweede operatie nodig waarbij een extra randje weggesneden wordt door de arts.
Zit het basaalcelcarcinoom in het gezicht of op het hoofd, dan kan worden gekozen voor mohs-chirurgie. Dit is een operatietechniek, wederom onder lokale verdoving, waarbij de arts het plekje krap weghaalt en zo min mogelijk gezonde huid wegsnijdt. Vervolgens wordt dit weefsel meteen onder de microscoop onderzocht.
Wanneer de kanker nog niet helemaal weg is, snijdt de arts weer een extra randje huid weg. Dit wordt ook weer meteen onderzocht. Zo gaat de arts verder tot er geen kankercellen meer worden gevonden onder de microscoop. Op deze manier blijft de wond zo klein mogelijk en wordt er zo min mogelijk gezonde huid weggehaald.
Is een operatie niet mogelijk of zal dit ontsierende, lelijke littekens opleveren, dan kan bestraling een behandeloptie zijn. Dit kan bijvoorbeeld overwogen worden bij plekjes in het gezicht en rond of op het oor. Bestraling kan ook gebruikt worden wanneer het plekje tijdens de operatie niet volledig kon worden verwijderd.

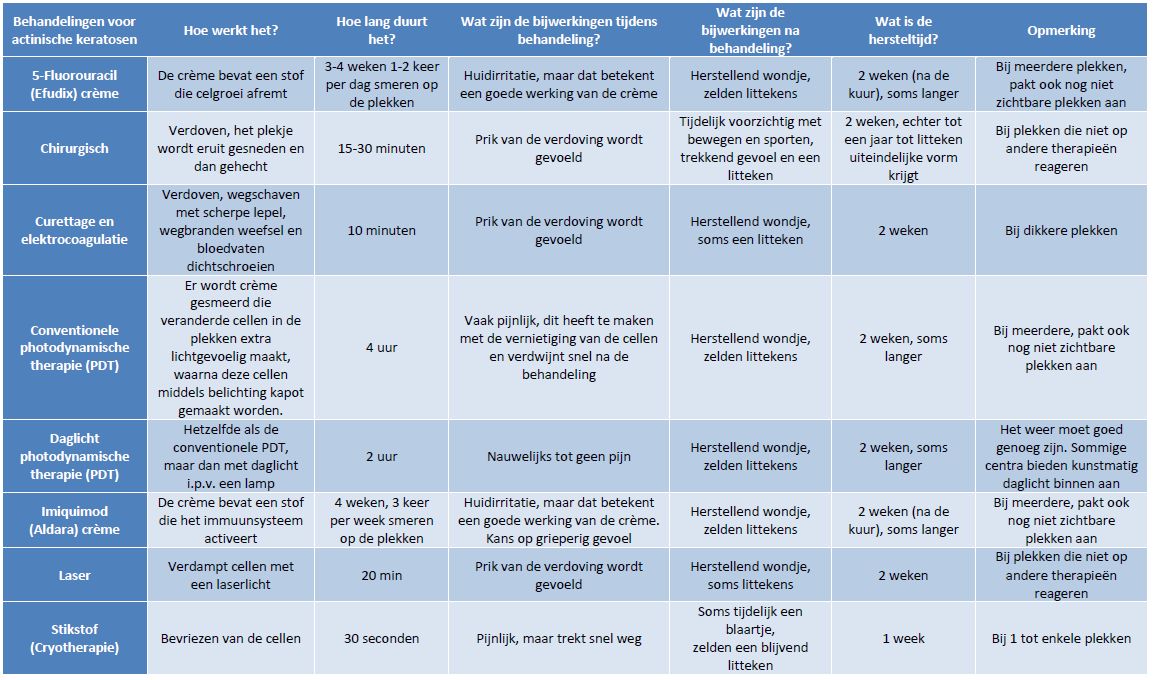
Er zijn meerdere manieren om actinische keratosen te behandelen. De manier van behandeling hangt of van het aantal-, de grootte en de locatie van de actinische keratosen. Ook weegt uiteraard de voorkeur van de patiënt mee in de uiteindelijke beslissing welke behandeling toegepast wordt. Er wordt soms ook besloten om de plekken niet te behandelen.
Vloeibaar stikstof is meestal de eerste keus voor behandeling. De actinische keratosen worden dan bevroren. Dat geeft tijdens behandeling een pijnlijk gevoel dat snel weer weg trekt. Soms kan er een blaartje ontstaan. De plekken genezen uiteindelijk als een soort schaafwondje na ongeveer 2 weken. Er hoeft geen pleister op. De actinische keratose wordt op deze manier vervangen door nieuwe normaal groeiende huid.
Curretage en elektrocoagulatie houdt in dat de actinische keratose wordt weggehaald met een scherpe lepel, waarna het weefsel eronder wordt weggebrand en de bloedvaten dichtgeschroeid worden.
Chirurgisch verwijderen van de actinische keratosen wordt soms toegepast als ze niet goed op andere behandelingen reageren. Dit is geukkig niet vaak nodig. Als dit wordt gedaan, dan wordt de plek plaatselijk verdoofd, eruit gesneden en dicht gehecht.
5-Fluorouracil (Efudix) crème bevat een stof die de celgroei afremt. Deze behandeling wordt vaker gegeven als er een groter huidoppervlak is met meerdere actinische keratosen. De slechte cellen in de huid nemen deze stof op, en daardoor kunnen deze cellen niet meer groeien en delen. Meestal wordt deze crème twee keer per dag gesmeerd voor twee tot vier weken. Tijdens de behandeling geeft het huidirritatie. Dat komt door een goede werking van de crème. Na de behandeling verdwijnt dit vanzelf weer. Behandeling met deze crème zorgt zelden voor littekens. Een ander voordeel is dat deze crème ook kleine actinische keratosen aanpakt die nog niet zichtbaar zijn.

Derde worden in de groep zou een barrage spelen betekenen tegen een nummer twee uit een B-League. Dan zijn de Belgen ook sowieso zeker dat ze in een groep van vijf terechtkomen met oog op het WK. Vierde worden zou degradatie naar de B-League inhouden.
Na twee speeldagen staan de Rode Duivels met drie punten op de derde plaats in hun groep, na Italië (6) en Frankrijk (3), maar voor Israël. In oktober trekken de Duivels naar Italië en spelen ze thuis tegen Frankrijk, in november is er een tweede duel tegen Israël en een thuismatch tegen Italië.
Naast het spelen van minder wedstrijden zijn er nog voordelen verbonden aan het halen van de play-offs in de Nations League. Op de eindronde kunnen flink wat miljoenen verdiend worden door de vier finalisten - en de Belgische voetbalbond heeft het niet al te breed momenteel.
En bovendien blijft de Nations League ook met oog op het WK 2026 een opvangnet. Voor dat WK mogen maar liefst zestien(!) landen uit Europa naar de eindstrijd met 48 landen. Dat worden de twaalf groepwinnaars uit de groepen van vier of vijf landen met daarbij vier eindrondewinnaars.

“Als dermatoloog doe ik niet anders dan de hele dag naar huidplekjes kijken. Voor mij is het dus makkelijk praten, want mijn oog is getraind op het snel herkennen van de vreemde eend in de bijt.” Dermatoloog Jan-Gert geeft je tips die hij mensen in de spreekkamer ook geeft.
Kom je vaak in de zon, ben je als kind regelmatig verbrand, heb je een lichte huid of heb je wel eens afwijkende huidplekjes gehad? Bekijk dan eens per 3 maanden kritisch je lichaam. Controleer of er nieuwe plekken bij gekomen zijn of dat bestaande plekken zijn veranderd. Als je een donkere huid hebt of altijd goed hebt gesmeerd met zonnebrand is regelmatige zelfcontrole minder nodig.
Let bij de controle vooral op de volgende plekken:
Misschien wel de belangrijkste tip: heb je verdachte plekjes of twijfel je, bezoek dan je huisarts of behandelend dermatoloog.
Huidkanker is vaak goed te behandelen, mits je er op tijd bij bent. Ga daarom naar de huisarts wanneer je huidkanker denkt te herkennen. Met een verwijzing van je huisarts kun je op korte termijn, meestal binnen een week, terecht bij DC Klinieken Groningen, Almere, Den Haag, Lairesse (Amsterdam) of Voorschoten. Maak op deze pagina een afspraak.

De behandeling van huidkanker hangt af van het type, de grootte en de locatie van de tumor, evenals het stadium van de ziekte. Er zijn verschillende behandelingsopties beschikbaar, waaronder:
Het type behandeling dat het meest geschikt is voor u, hangt af van verschillende factoren. Jouw arts zal de beste behandelingsopties bespreken op basis van jouw individuele situatie.