Winkelwagen
U heeft geen artikelen in uw winkelwagen
Via de Doktr-app spreek je snel met een erkende huisarts via video, zonder afspraak. De huisartsen kunnen je helpen met begeleiding en beoordeling van de symptomen. Indien nodig kunnen ze je doorverwijzen voor verder onderzoek en eventuele behandeling.
Als het vermoeden bestaat dat de kanker is uitgezaaid, wordt meestal een operatie uitgevoerd om de tumor te verwijderen. Meer onderzoeken en soms meer operaties kunnen nodig zijn om ervoor te zorgen dat er geen kanker achterblijft.
Hieronder volgen enkele voorbeelden van dergelijke onderzoeken en operaties:
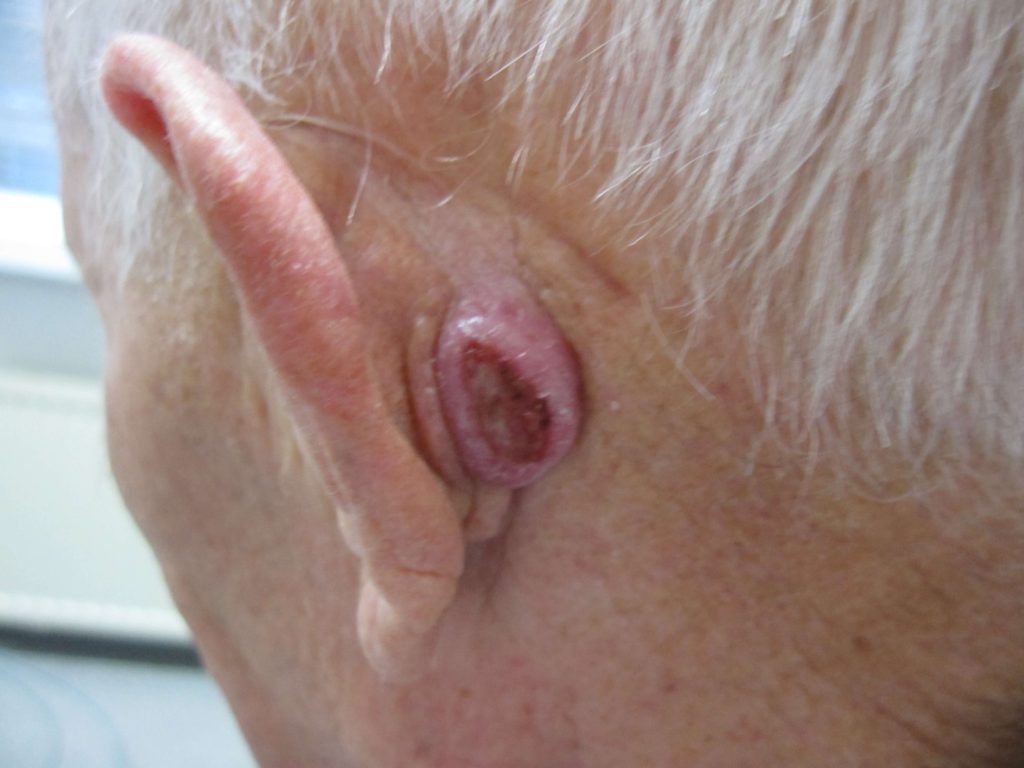
Een melanoom kun je herkennen aan verschillende eigenschappen. Zo kunnen “normale” moedervlekken worden onderverdeeld naargelang:
Een kleine, ronde, opstaande & egaal gekleurde moedervlek is zelden een melanoom. Als je echter een onrustige, vlakke, wispelturig gevormde moedervlek hebt met allerlei kleuren, dan kan het zijn dat je een melanoom hebt herkend…
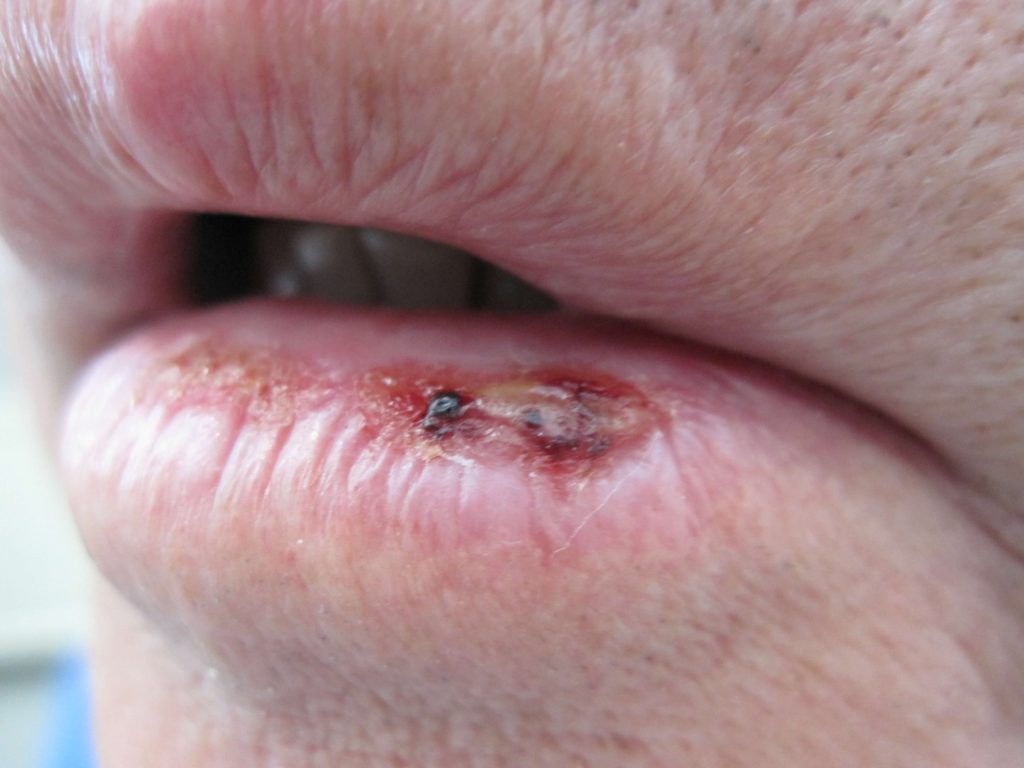
De kans dat een moedervlek zich tot een melanoom ontwikkelt, is 1 op 1.000.000. Van elke miljoen goedaardige moedervlekken wordt er dus maar één een melanoom. Laat je door dit gegeven echter niet ontmoedigen alert te zijn op melanomen. Je kunt een melanoom herkennen aan:
1. Jeuk aan het oppervlak van de moedervlek
2. Stekende pijn van de moedervlek
3. Bloeden uit de moedervlek
4. Ontstaan van korstjes op de moedervlek
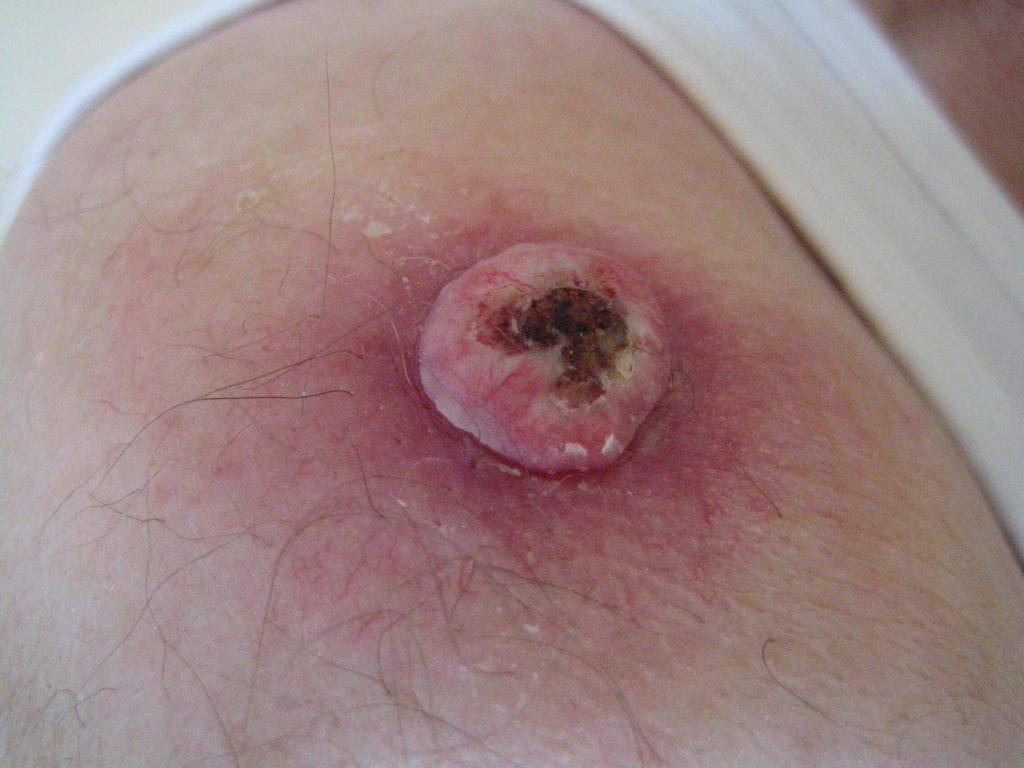
5. Wispelturige vorm & contouren
6. Aanzienlijke “Breslow-dikte” (dikte van de tumor)
7. Niet-symmetrische, rode omlijsting
8. Uitstulpingen (bobbelige moedervlek / “bloemkool-moedervlek”)
9. Groot oppervlak (> 8 centimeter in doorsnee)
10. Meerdere kleuren (niet egaal gepigmenteerd = atypisch)
11. Onrustigheid (groei & vormverandering)
12. Kleurverandering (bijv. van bruin naar rood)
13. Ontstaan van afwijkend gekleurde “stipjes” in de moedervlek
Ga bij één of meerdere van deze symptomen dus direct naar een huisarts of dermatoloog, al is het maar uit voorzorg!
Scheenbeenklachten hebben verschillende vormen en de volgende varianten krijgen wij vaak te horen. Voordat we de mogelijke oorzaken bespreken zullen eerst de mogelijke symptomen worden vermeld.
Alleen een onderzoek via een scan of iets dergelijks kan bepalen of er echt iets fysieks in het scheenbeen stuk is. Zoals een gebroken scheenbeen en bij een kneuzing is dit meestal zichtbaar op het scheenbeen.
Pijn in het scheenbeen kan bijvoorbeeld ook komen vanuit de rug en heup en dan is het scheenbeen bijvoorbeeld niet de plek waar iets mis is.
Onderstaande symptomen en kenmerken komen vaak voor bij klachten bij het scheenbeen.
De klachten kunnen plotseling uit het niets opkomen door een bepaalde activiteit, beweging of ongeluk (val), maar ook chronisch/langdurige al aanwezig zijn en u kunt u er constant last van hebben.
Pijn in het scheenbeen kan in in het linker of rechter onderbeen zitten, aan de voorkant, net boven enkel, bovenaan het scheenbeen onder de knie, binnenkant/buitenkant (zijkant) van het scheenbeen.
Vrouwen melden vaak dat ze pijn in het scheenbeen hebben tijdens hun menstruatie/periode of tijdens of na de zwangerschap.
De pijn kan van mild tot enorm en zeer hevig zijn. De pijn in het scheenbeen kan gedurende de dag milder of heviger zijn of de hele dag constant of aanhoudend.
U kunt ook tegelijkertijd pijn in het scheenbeen hebben en dat de pijn uitstraalt naar de volgende lichaamsdelen en dat u dus ook op die plekken klachten kunt krijgen. Deze uitstraling duidt er vaak op dat er meer aan de hand is dan alleen iets met het scheenbeen.