Winkelwagen
U heeft geen artikelen in uw winkelwagen
Radiotherapie (bestraling) wordt vaak na een operatie gegeven om eventueel achtergebleven kankercellen te vernietigen, en de kans op terugkeer van een tumor te verminderen. Na een besparende operatie is het standaard om te bestralen. De straling beschadigt het erfelijk materiaal (DNA) in tumorcellen, waardoor er celdood optreedt.
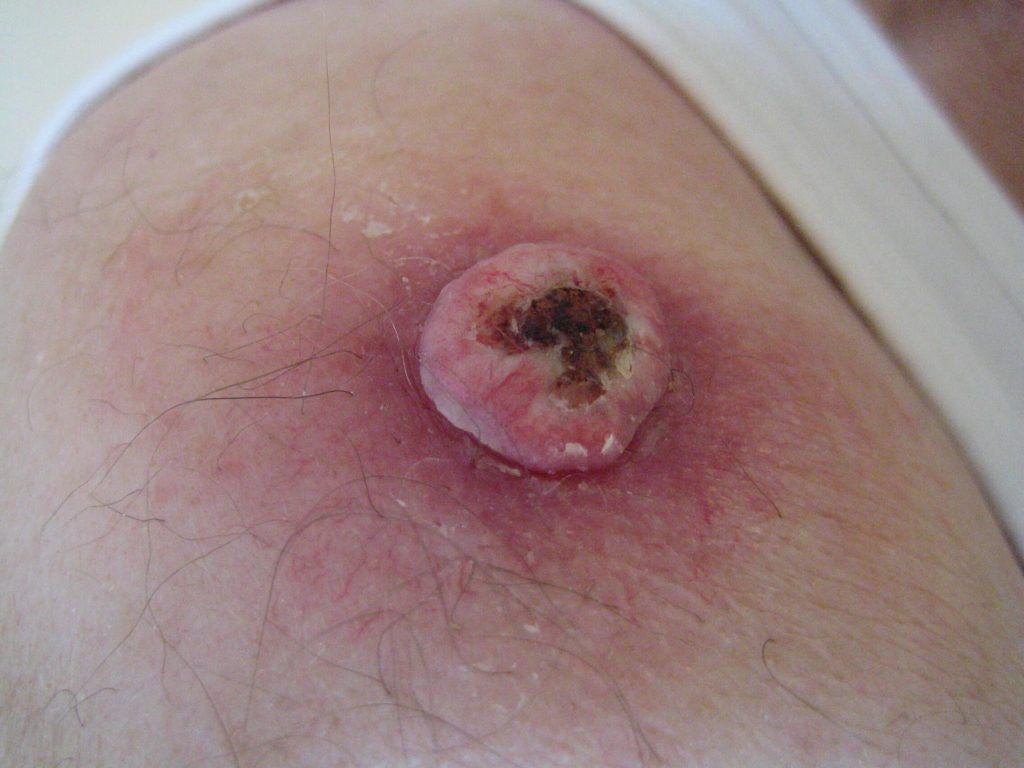
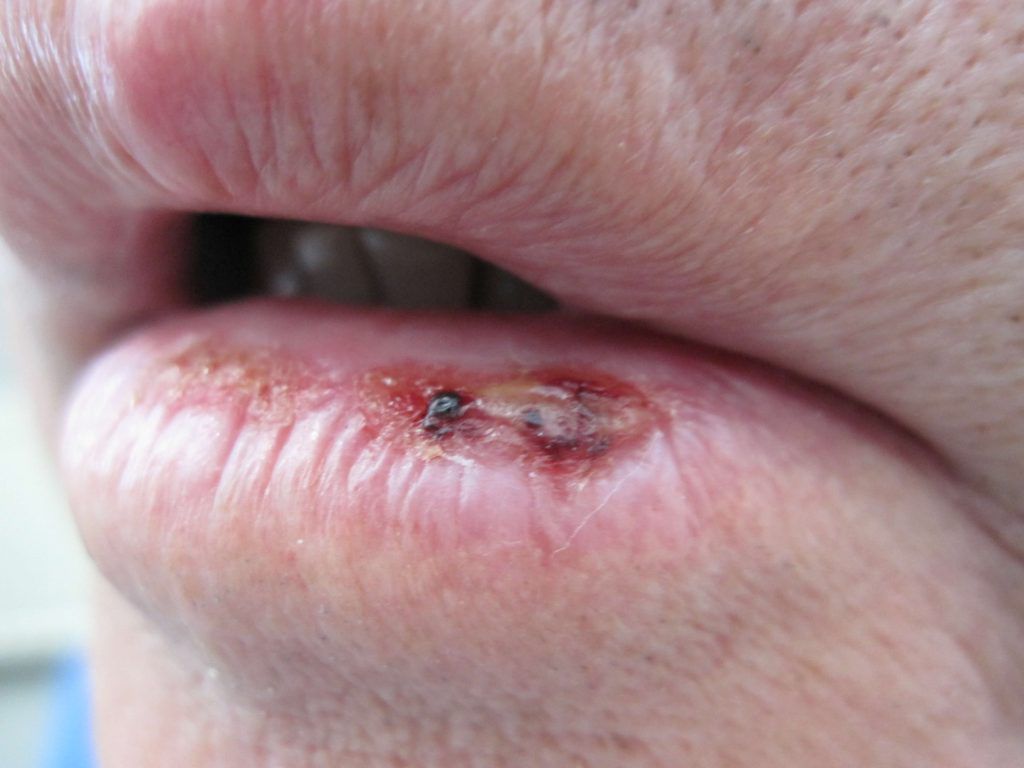
In het algemeen zijn de vooruitzichten zeer goed, afhankelijk van de localisatie. Als het plaveiselcelcarcinoom volledig is verwijderd zullen naderhand vrijwel nooit problemen optreden.
De mogelijkheid bestaat echter dat het plaveiselcelcarcinoom uitzaait naar de lymfeklieren of andere organen. Het risico hiervoor is het hoogst bij grote plaveiselcelcarcinomen die zich bevinden op de oren en de lippen. Als uitzaaiïng is opgetreden zijn de vooruitzichten veel minder gunstig en wordt verwezen naar de oncologisch chirurg of medisch oncoloog. Na de behandeling volgt gewoonlijk een periodieke dermatologische controle gedurende minimaal 5 jaar. Het doel hiervan is een eventuele terugkeer of uitzaaiing naar de lymfeklieren op te sporen en om nieuwe uitingen van huidkanker te ontdekken.
De polikliniek dermatologie bevindt zich op de eerste verdieping van de polikliniek, receptie N.
Afsprakenbalie polikliniek dermatologie (020) 4440 522.
Ma - vrij (8.30-12.00 en 13.30-15.30 uur).
De meest bekende erfelijke aanleg voor melanomen wordt veroorzaakt door een ziekteveroorzakende verandering (pathogene variant of mutatie) in het CDKN2a gen (ook wel p16-gen genoemd). Men spreekt dan van erfelijk melanoom. Dragers van deze erfelijke aanleg hebben met name een verhoogd risico op melanomen, maar ook op alvleesklierkanker.
De meest bekende erfelijke aanleg voor basaalcelcarcinomen wordt veroorzaakt door een ziekteveroorzakende verandering (pathogene variant of mutatie) in het PTCH1-gen. Men spreekt dan van het Gorlin syndroom. De kenmerken verschillen per persoon. Naast een verhoogd risico op basaalcelcarcinomen, kunnen bij dragers van deze aanleg ook met name goedaardige cystes in de kaak, een grotere hoofdomtrek, skeletafwijkingen en putjes in de handen en voetzolen voorkomen.
Daarnaast zijn er meer zeldzame aanlegfactoren voor huidkanker (met name melanomen of basaalcelcarcinomen) bekend.

Als er uitzaaiingen zijn die niet meer te verwijderen zijn, kan ook een doelgerichte behandeling (BRAF-, MEK- of c-KIT- remmers) overwogen worden. Om te beoordelen of u in aanmerking komt voor een dergelijke behandeling moet eerst het oorspronkelijke melanoom of een uitzaaiing onderzocht worden op bepaalde eigenschappen (mutaties). Deze doelgerichte behandeling is in tabletvorm en moet dagelijks ingenomen worden. Deze therapie wordt gegeven door de medisch oncoloog in samenwerking met een dermatoloog.
Immunotherapie bestaat uit antistoffen (ipilimumab) die via een infuus toegediend worden. Deze antistoffen kunnen de afweer tegen het melanoom versterken. Omdat de immunotherapie soms pas na een aantal maanden effect kan hebben, wordt in het algemeen na ongeveer 3 maanden de werkzaamheid beoordeeld. Als de behandeling een gunstig effect blijkt te hebben, dan kan dit positieve effect zeer lang aanhouden. Deze behandeling wordt gegeven door de medisch oncoloog.
Huidkanker kan erfelijk zijn. Een erfelijke vorm van huidkanker kan opgespoord worden door DNA-onderzoek in bloed en soms in nog opgeslagen operatiemateriaal (tumorweefsel).
Bij een erfelijke aanleg voor (onder andere) huidkanker is sprake van een aangeboren verhoogd risico om huidkanker te krijgen. Dit wordt veroorzaakt door een aangeboren verandering (variant) in een belangrijke erfelijke eigenschap (gen). Deze ziekteveroorzakende verandering wordt meestal (maar niet altijd) van één van de ouders geërfd.
Behalve een verhoogd risico op huidkanker, kan ook sprake zijn van een risico op andere tumoren en andere gezondheidsproblemen of bijzondere kenmerken. De verschijnselen die iemand met een aanleg voor huidkanker kan ontwikkelen, hangen af van welke aanleg aanwezig is.
Er zijn verschillende vormen van huidkanker waarbij verschillende erfelijke aanlegfactoren (genen) betrokken kunnen zijn.
Huidkanker, zoals melanoom of basaalcelcarcinoom, kan soms erfelijk zijn. D it is bij ongeveer 5% van de patiënten met huidkanker het geval.
Aanwijzingen hiervoor zijn:
Op de volgende sites vindt u nadere informatie over erfelijke huidkanker.