Winkelwagen
U heeft geen artikelen in uw winkelwagen
De kwaadaardige veranderingen ontstaan in de cellen van de opperhuid.Er zijn een aantal risicofactoren bekend voor het verkrijgen van een PCC:
De huid is het grootste orgaan van het menselijk lichaam met verschillende functies:
De huid is opgebouwd uit drie lagen. Van buiten naar binnen zijn dat:
De twee belangrijkste cellen van de opperhuid zijn:
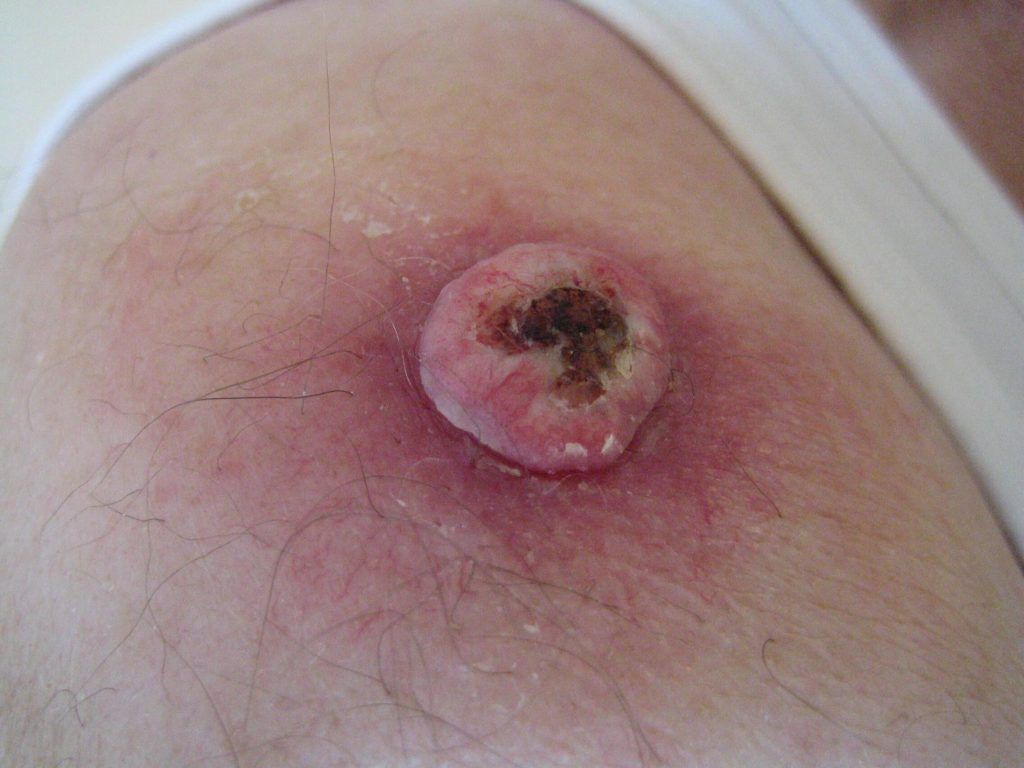
Er bestaan diverse behandelmethoden om een PCC te verwijderen. De keuze van behandeling is afhankelijk van een aantal factoren waaronder de groeiwijze van de tumor, de lokalisatie van de tumor en de leeftijd en algehele gezondheid van de patiënt. Uw huidarts zal u uitleggen voor welke behandeling u in aanmerking komt en waarom.
Er worden in alle gevallen 2 belangrijke voorwaarden nagestreefd:
1. de tumor dient in z’n geheel (radicaal) te worden verwijderd
2. het mooiste cosmetische eindresultaat dient te worden bereikt.
Een PCC komt in het algemeen NIET in aanmerking voor behandeling met cryochirurgie (bevriezen) of coagulatie (branden).
Uw huidarts kan kiezen uit de volgende behandelmethoden:
I. OPERATIEVE VERWIJDERING
– Excisie. Het wegsnijden van de tumor met hechting. Soms wordt u hiervoor doorverwezen naar de plastisch chirurg. Een recidief tumor wordt bij voorkeur weggesneden.
– Mohs chirurgie. Bij deze techniek haalt de opererende arts in dunne laagjes de tumor weg. Laag voor laag, iedere keer controlerend onder de microscoop. Dit wordt herhaald totdat de tumorplaats geheel tumorcelvrij is. Chirurgie volgens Mohs wordt toegepast bij tumoren op moeilijke plaatsen (neus, oor, mond en bij het oog) of op speciale indicaties. Deze operatieve methode is in Nederland nog geen standaardbehandeling voor het plaveiselcelcarcinoom.
II. NIET-OPERATIEVE BEHANDELVORMEN
– Radiotherapie (bestraling). Indien u hiervoor in aanmerking komt, wordt u doorverwezen naar de radiotherapeut(e).
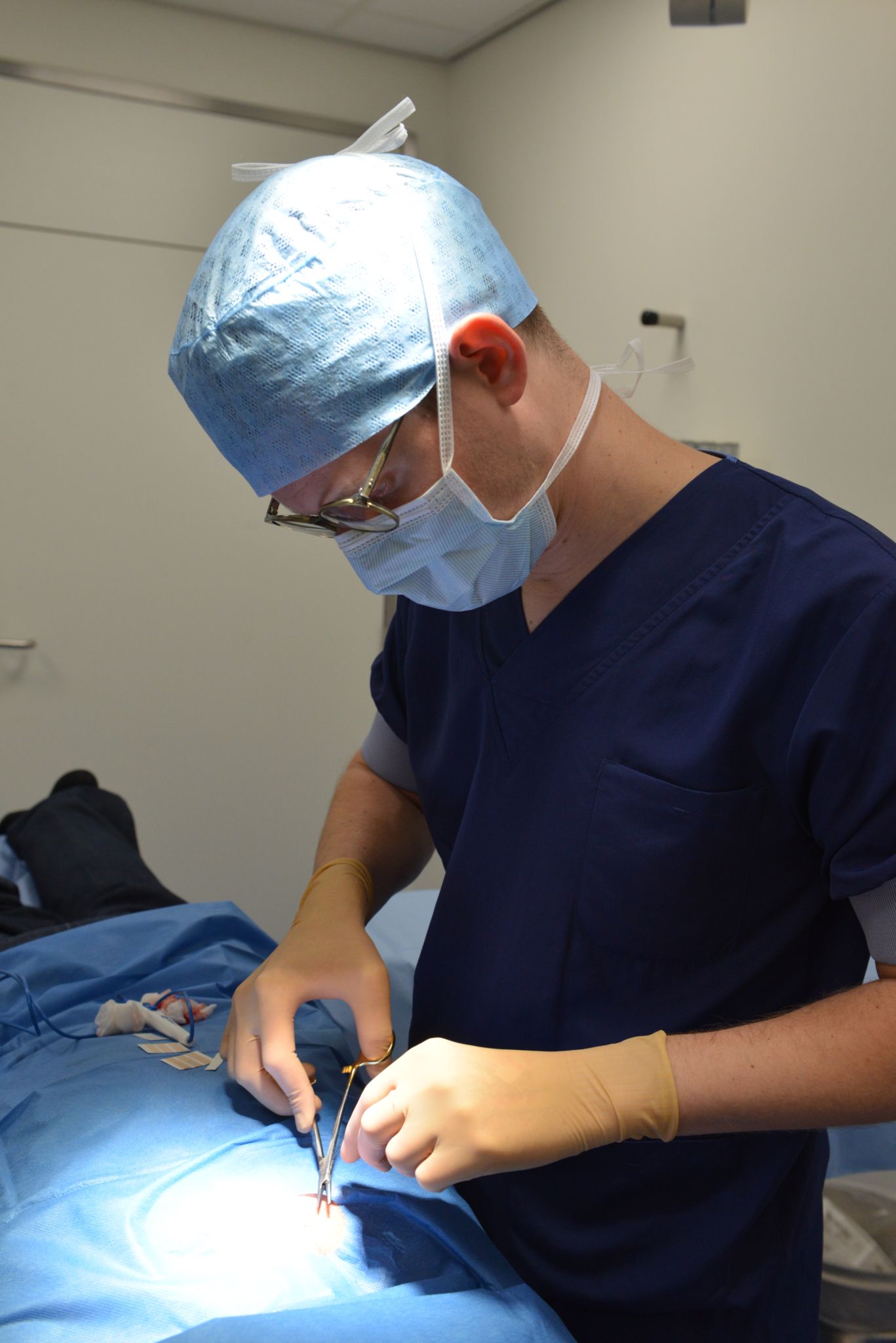
De huisarts neemt niet altijd zelf een biopt. Soms verwijst de huisarts u meteen door naar de dermatoloog, zonder zelf eerst het plekje te laten onderzoeken.
Een basaalcelcarcinoom kan door de huisarts of de dermatoloog bijna altijd helemaal verwijderd worden. Het behandelen van een basaalcelcarcinoom is belangrijk, want het kan dieper in de huid groeien, waardoor het spierweefsel, kraakbeen of zelfs bot kan beschadigen. De kans op genezing is groot.Er zijn verschillende behandelopties voor basaalcelcarcinomen.
De meest voorkomende behandeling van een basaalcelcarcinoom is een operatie. De huisarts of de dermatoloog snijdt dan, onder een lokale verdoving, het plekje weg. Er wordt dan ook een randje van de gezonde huid meegenomen. Vervolgens onderzoekt een patholoog dit stukje huid weer en kijkt of er nog kanker in de snijrand zit. Is dit het geval en zijn er nog kankercellen zichtbaar in dit randje van de ‘gezonde huid’, dan is er nog een tweede operatie nodig waarbij een extra randje weggesneden wordt door de arts.
Zit het basaalcelcarcinoom in het gezicht of op het hoofd, dan kan worden gekozen voor mohs-chirurgie. Dit is een operatietechniek, wederom onder lokale verdoving, waarbij de arts het plekje krap weghaalt en zo min mogelijk gezonde huid wegsnijdt. Vervolgens wordt dit weefsel meteen onder de microscoop onderzocht.
Wanneer de kanker nog niet helemaal weg is, snijdt de arts weer een extra randje huid weg. Dit wordt ook weer meteen onderzocht. Zo gaat de arts verder tot er geen kankercellen meer worden gevonden onder de microscoop. Op deze manier blijft de wond zo klein mogelijk en wordt er zo min mogelijk gezonde huid weggehaald.
Is een operatie niet mogelijk of zal dit ontsierende, lelijke littekens opleveren, dan kan bestraling een behandeloptie zijn. Dit kan bijvoorbeeld overwogen worden bij plekjes in het gezicht en rond of op het oor. Bestraling kan ook gebruikt worden wanneer het plekje tijdens de operatie niet volledig kon worden verwijderd.
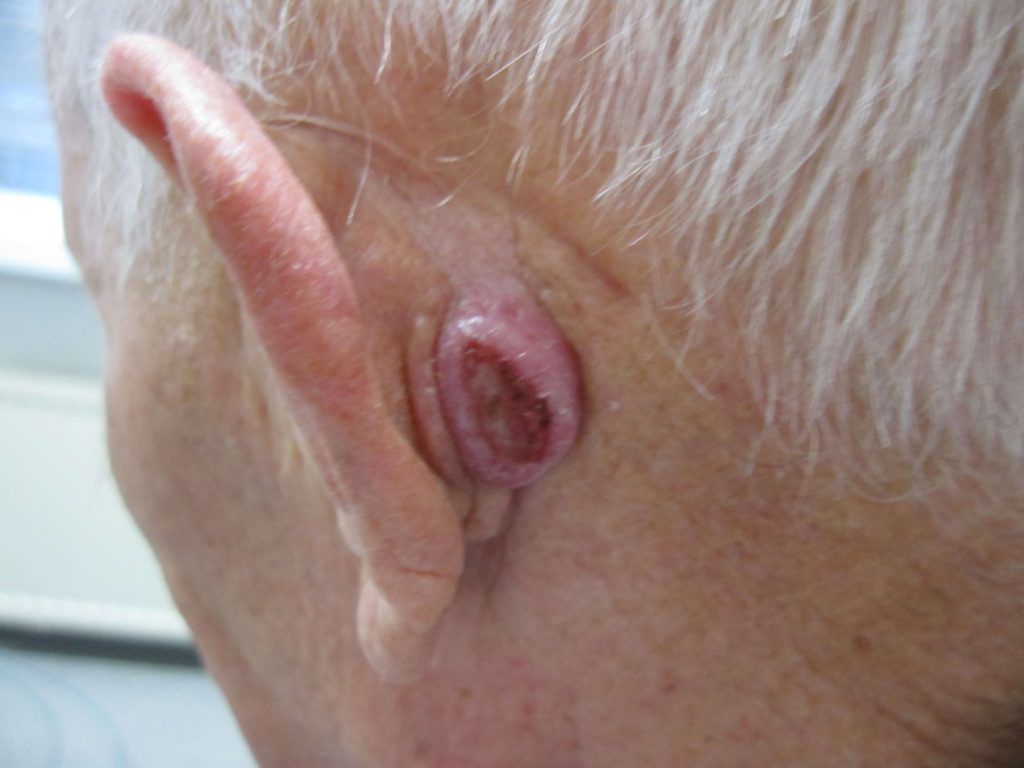
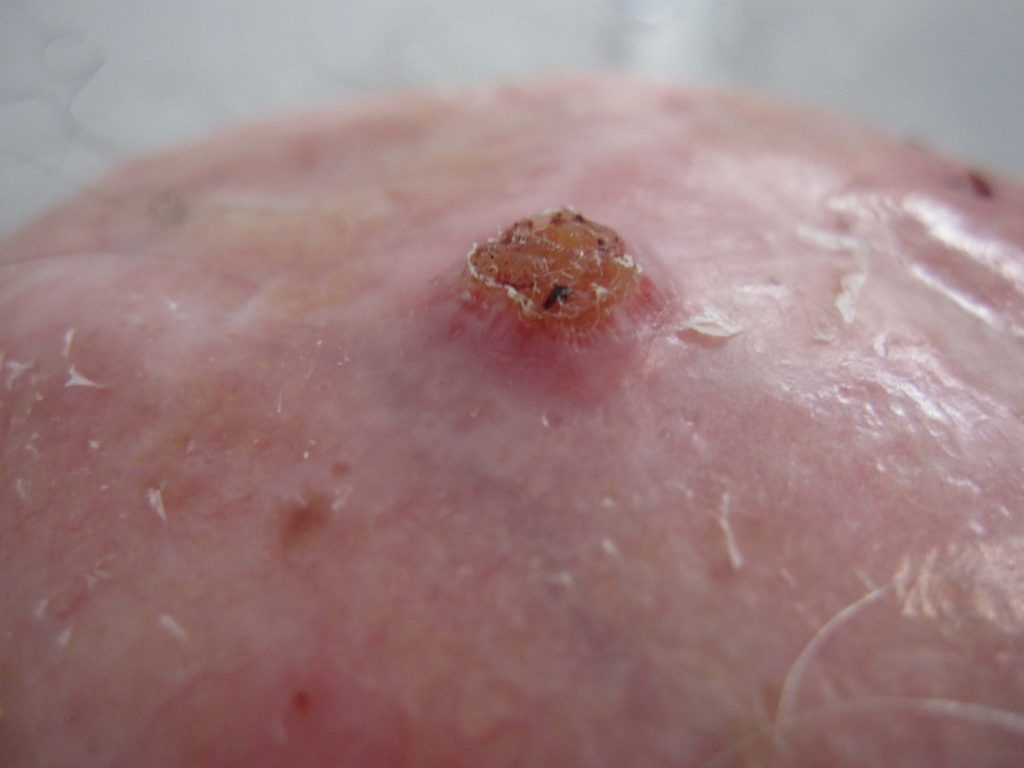
Meestal merkt de patiënt een klein, glanzend bultje op, zoals een doorschijnende parel, die langzaam groeit. Soms zijn er verwijde bloedvaten te zien. Na verloop van tijd verschijnt er een zweertje in het midden van het bultje en daaromheen een glanzende rand. Het pijnloze zweertje is vaak vochtig en heeft een korst die gemakkelijk loslaat of spontaan verdwijnt. Vervolgens wordt er een nieuwe korst gevormd. Op de romp manifesteert een basaalcelcarcinoom zich vaak als een stukje eczeem.
Een klein wondje, dat niet geneest, of een onverklaarbaar rood en ruw plekje kan ook duiden op basaalcelcarcinoom.
Plaveiselcelcarcinoom begint doorgaans als een roze of rood puistje, dat soms bedekt is met een schilferige korst, bestaande uit dode, witte huid. Als deze korst loslaat, blijft er een oppervlakkig wondje over. Het glanzende uiterlijk en de verwijde bloedvaten van basaalcelcarcinoom blijven achterwege.
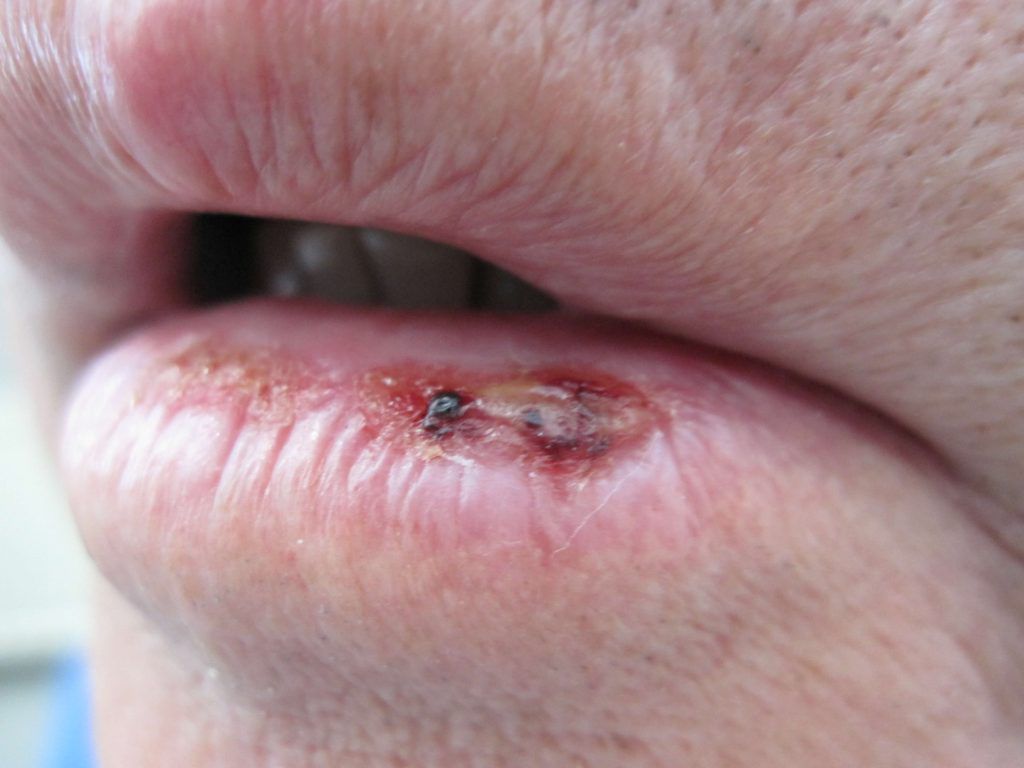
Op de lippen neemt PCC gewoonlijk de vorm aan van een wondje of een witte vlek die langzaam groeit en er schilferig uitziet. Dergelijke afwijkingen kunnen verschijnen bij een langdurige huidaandoening, zoals een chronische wonde of infectie.
Na de behandeling is het belangrijk dat je gezondheidstoestand wordt opgevolgd. Je krijgt een persoonlijk schema van consultaties en aanvullende onderzoeken (bloedonderzoek, beeldvorming…). Die gebeuren in het begin op regelmatige basis, maar vervolgens geleidelijk minder frequent. Als er tussen twee controles nieuwe aandoeningen of symptomen optreden, is het belangrijk zo snel mogelijk je arts op de hoogte te brengen.
Bij de controles, minimaal een keer per jaar, onderzoekt de specialist de plaats waar de primaire kanker zich bevond en eventueel het chirurgische litteken van de operatie, maar ook de hele huid. Als een patiënt behandeld is voor een plaveiselcelcarcinoom of melanoom, controleert de arts ook de lymfekliergebieden door deze gericht te betasten.
Wat kan je zelf doen?
Het is belangrijk om regelmatig, ongeveer elke twee à drie maanden, zelf je huid zorgvuldig te controleren op mogelijke veranderingen, naast de onderzoeken die worden uitgevoerd door een specialist. Bij het uitvoeren van deze controle moet je rekening houden met verschillende mogelijkheden :
Na de behandeling van een plaveiselcelcarcinoom moet je ook letten op eventuele zwellingen van de lymfeklieren, onder andere in de nek, oksels of lies. Zodra je een verandering of meerdere veranderingen opmerkt, maak dan onmiddellijk een afspraak met je arts.
Remissie betekent een vermindering of volledige verdwijning van tekenen die wijzen op de aanwezigheid van kanker. Als alle symptomen zijn verdwenen, is er sprake van volledige remissie. Dat betekent niet noodzakelijk dat de aandoening volledig en permanent voorbij is. Mogelijk hebben sommige kankercellen het overleefd en zijn ze te klein om te worden gedetecteerd. Maar ze kunnen wel het begin zijn van een toekomstige herval. Pas als er nog een extra periode is overbrugd, waarbij medische onderzoeken geen enkele afwijking of kankercel meer kunnen detecteren, is er sprake van genezing. De duur van deze periode hangt af van het kankertype.