Winkelwagen
U heeft geen artikelen in uw winkelwagen
S. aureus is a relatively uncommon isolate in urinary cultures, but prevalence may be increasing. 8 Risk factors have consistently been found to include urinary tract catheterization, long-term care, hospitalization, older age and comorbidities. Choice of treatment is not always obvious, particularly due to concerns of antibiotic penetration to the target area.
In this evaluation only 6 of 511 patients with SABU had proven SAB within 3 months, although only 93 had blood cultures taken, so it is possible that there were unidentified bacteraemias. This lower level of known bacteraemia compared with previous studies may be due to several factors. First, the majority of patients were outpatients under the age of 65, making them lower risk for SAB than the cohort studied by Muder et al., 11 for example, who were residents in long-term care. Second, as noted, only 18% of patients had blood cultures taken. The majority of patients were outpatients, including patients seen by community general practice, where it is not possible to order blood cultures. Third, MRSA made up only 6.5% of the SABU cases detected. This is in contrast to other studies, particularly from the USA, where MRSA isolates make up almost half of SABU cases. 14 MRSA SABU appears to be more strongly associated with SAB than MSSA SABU. 14
Four of the six cases of bacteraemia in our cohort occurred after urological instrumentation in patients with SABU. Bacteraemic seeding in such contexts is well recognized 16 and suggests that pre-emptive antibiotic treatment in patients prior to instrumentation is warranted.
Recurrence of SABU was linked to urinary catheterization, urinary tract abnormality, diabetes and inpatient status. It is recognized that persistent colonization of urine with S. aureus is a risk factor for infection, 11 and that in such patients measures such as decolonization, antibiotic treatment and avoiding catheterization, may be beneficial.
Die meisten Staphylokokken-Arten sind für gesunde Menschen harmlos. Liegt allerdings zum Beispiel eine Immunschwäche vor und gelangen die Bakterien in das Innere des Körpers (etwa über Wunden), sind sie in der Lage, verschiedene Infektionen zu verursachen. Diese reichen von einem einfachen Hautabszess über Lungenentzündungen bis hin zu tödlich verlaufenden Blutvergiftungen (Sepsis).
Bei rechtzeitiger Diagnose und Behandlung ist die Prognose jedoch gut. Langwieriger gestaltet sich die Behandlung unter Umständen, wenn die Bakterien resistent gegen das verwendete Antibiotikum sind.
Bis die ersten Symptome nach einer Infektion mit Staphylokokken auftreten (Inkubationszeit), dauert es in der Regel etwa vier bis sechs Tage. Manchmal beträgt die Zeitspanne aber auch mehrere Wochen, bis die Infektion ausbricht.
Wie lange man mit einer Staphylokokken-Infektion ansteckend ist, wissen Ärzte nicht genau. Besonders ansteckend aber sind Menschen, während sie akute Symptome haben, also während der Dauer ihrer Beschwerden.
In einigen Fällen stecken sich Risikopersonen (z.B. mit einem geschwächten Immunsystem) allerdings auch bei gesunden Menschen an, die mit Staphylokokken besiedelt sind und keine Symptome haben.
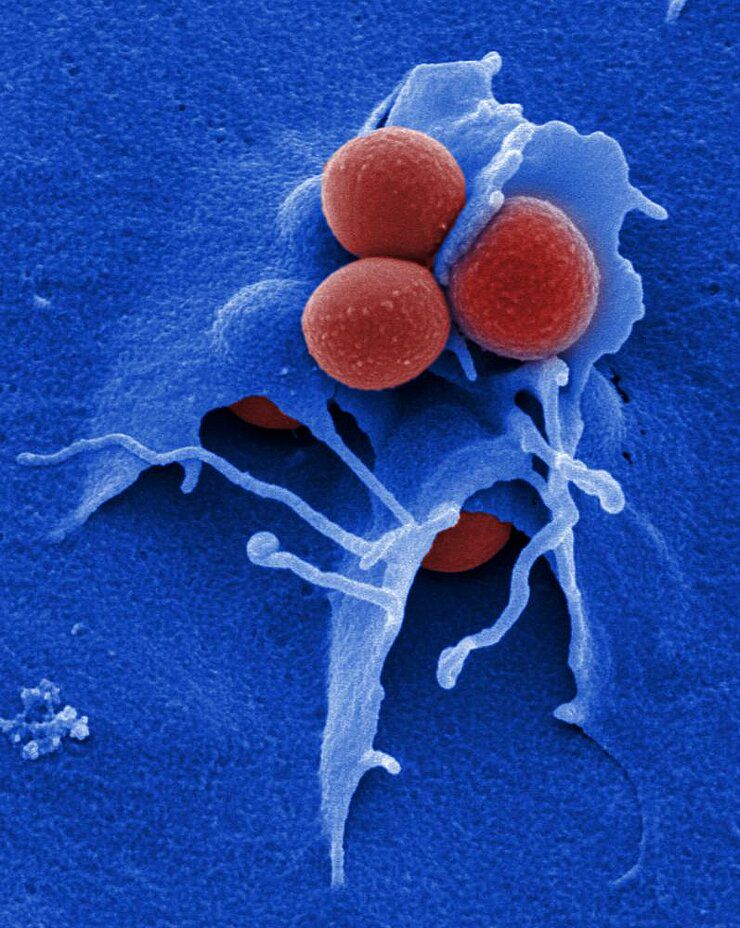
Für die Wandlung vom Begleiter zum Angreifer ist das Wechselspiel zwischen Erreger und unserem Immunsystem entscheidend. Sind die Bakterien im Vorteil, entsteht eine Infektion und der Organismus benötigt Hilfe – diese Hilfe sind derzeit noch Antibiotika, die allerdings immer mehr ihrer Wirksamkeit verlieren. Und auch auf neu entwickelte Wirkstoffe reagieren Bakterien sehr schnell mit immer neuen Abwehrstrategien.
Bei einem aggressiven Erreger wie Staphylococcus aureus kann diese Hilflosigkeit der Medizin schnell lebensbedrohlich werden: Wenn die Keime den Organismus regelrecht überschwemmen und eine Sepsis entsteht. Deshalb suchen unsere Wissenschaftler nach neuen Wegen, um diese Abwehrstrategien langfristig zu umgehen. Eine Möglichkeit: den Erreger lediglich zu schwächen statt abzutöten, so dass der Patient zwar noch krank, aber sein Leben nicht mehr in akuter Gefahr ist. Damit sinkt die Wahrscheinlichkeit – so nehmen die Forscher an –, dass Staphylococcus aureus sich auch gegen diese Strategie schnell mit Resistenzen zur Wehr setzt.
Ein anderer Weg basiert darauf, das Immunsystem mit therapeutischen Antikörpern zu unterstützen und zu aktivieren. Die Antikörper markieren die Bakterien und machen sie so für das Immunsystem und seine Abwehrzellen besser sichtbar. Sozusagen Hilfe zur Selbsthilfe.
MRSA, z methicillin-resistant Staphylococcus aureus , je označení pro kmeny bakterie Staphylococcus aureus, které získaly rezistenci vůči antibiotiku meticilinu. Za rezistenci je zodpovědný gen mecA lokalizovaný na stafylokokové chromozomové kazetě mec (SCCmec), který kóduje enzym PBP2a (zkr. penicillin-binding protein ). Tento enzym funguje jako transpeptidáza (tzn. podílí se na syntéze peptidoglykanu buněčné stěny bakterie), není však inhibován meticilinem a dalšími penicilinovými antibiotiky. Meticilin se ve světě používá pro léčbu S. aureus, obdoba v Česku používaného oxacilinu. Tyto kmeny se rozšířily zejména v nemocnicích kvůli používání širokospektrálních antibiotik, která vyvíjejí selekční tlak na bakterie. MRSA se staly obvykle rezistentní i na řadu dalších antibiotik a k léčbě je nutné používat intravenózně podávaný vankomycin.
V r. 2002 se ale objevily kmeny VRSA (z vancomycin-resistant S. aureus ) rezistentní i vůči vankomycinu. Dva nahlášené kmeny v USA se ukázaly jako náchylné k quinupristin-dalfopristinu, linezolidu a TMP-SMX (Trimethoprim-sulfamethoxazol = cotrimoxazol), byly ale rezistentní k tetracyklinu.
Pacienta s MRSA je nutné izolovat na speciálně určený pokoj a dodržovat velmi přísné zásady hygieny, aby se zabránilo dalšímu šíření nebezpečného kmene.
Tato část je převzata z článku MRSA, kde také naleznete použitou literaturu.