Winkelwagen
U heeft geen artikelen in uw winkelwagen
Konsequentester Sonnenschutz ist die zentrale Säule der Pävention. Die Information über den Zusammenhang zwischen UV-Exposition und dem Risiko eines LE-Schubs muss fixer Bestandteil der Patienteninformation sein. Präventionsmaßnahmen (Sunblocker, UVSchutzkleidung, Wahl der Reiseziele) sollten regelmäßig besprochen werden.
Die Therapie des isoliert-kutanen LE beziehungsweise eines SLE, dessen einzig betroffenes Organ die Haut ist (serokutaner SLE), wird meist von Dermatologen durchgeführt. In Bezug auf die Therapie des CLE sei auch auf die gültige S2k-Leitlinie verwiesen [34].
Bei geringer Ausprägung des CLE ist eine Lokaltherapie (lokale Steroide und Calcineurininhibitoren [33, 35, 36, 37]) ausreichend, bei langandauernder Lokaltherapie sollte Calcineurininhibitoren aufgrund des fehlenden atrophogenen Potenzials gegenüber Lokalsteroiden der Vorzug gegeben werden.
Rauchen sollte unbedingt beendet werden, da es nicht nur ein Risikofaktor für die Entstehung eines CLE ist, sondern zudem auch die therapeutische Wirksamkeit von Hydroxychloroquin schwächt [40].
Falls Hydroxychloroquin nach einigen Monaten zu keinem ausreichenden Erfolg führt, ist das nächste Immunsuppressivum der Wahl Methotrexat (Zweitlinientherapie) [41]. Ist auch mit Methotrexat keine Remission zu erzielen oder besteht eine Kontraindikation, kommen die beiden anderen Zweitlinienoptionen Retinoide (v. a. beim hypertrophen CDLE) und Dapson (v. a. beim bullösen ACLE) zum Einsatz [42, 43]
Weitere Therapeutika (allesamt Drittlinientherapien) sind Mycophenolat-Mofetil, Thalidomid (strengste duale Kontrazeption) sowie Azathioprin (während Schwangerschaft einsetzbar) [44, 45, 46].
Das einzige derzeit für den SLE zugelassene Biologikum, Belimumab (Hemmer des "B-lymphozyte stimulators" [BlyS] = "B-cell activating factor" [BAFF]), hat in ersten Beobachtungen eine gute Wirkung auf kutane LE-Formen gezeigt [47]. In Einzelfällen können Immunglobuline (intravenös oder subkutan) oder Rituximab eine sinnvolle Option sein - insbesondere dann, wenn ein SLE im Hintergrund steht [48].
In de koude maanden van het jaar goed isolerende schoenen en handschoenen dragen. In sportwinkels met wintersport-artikelen is de ruimste sortering goed isolerende producten. Er zijn ook schoenen en handschoenen te koop die elektrisch verwarmd kunnen worden.
Algemene overwegingen
Behandeling met lokale en systemische middelen is mogelijk maar de effecten van de therapie vallen vaak tegen. Voor een aantal regelmatig voorgeschreven behandelingen is er weinig of zelfs in het geheel geen bewijs van de werkzaamheid. Gezien de soms grote lijdensdruk die patienten ervaren, worden onderstaande behandelingen door collegae als proefbehandeling bij individuele patienten soms tóch voorgeschreven, de geringe evidence ten spijt.
Capsaicine creme 0,075% FNA.
Anekdotisch, geen literatuur, geen evidence. Dosering (suggestie): conform de dosering bij perifere neuropathische pijn, farmacotherapeutisch kompas: capsaicine creme 0,075% , 3–4 maal per dag aanbrengen. Bij een te lage toepassingsfrequentie (1–2×/dag) kan het branderige gevoel langer aanhouden, terwijl het therapeutisch effect niet optimaal is.
Midalgan (R) zalf
Bevat methylnicotinaat en glycolmonosalicylaat. Anekdotisch, geen literatuur, geen evidence. Dosering (suggestie): conform de dosering bij spierpijn in de bijsluiter: kan enkele malen per dag worden toegepast. Midalgan is vrij verkrijgbaar bij drogist en apotheek.
lokale corticosteroiden
(meestal klasse 2 of 3) worden regelmatig toegepast bij perniones. Het zou ontsteking van de huid tegen gaan en daarmee een deel van de klachten kunnen verlichten (zie o.a. Cappel, 2014). Een recente trial (Souwer, 2017) zag geen verschil in effect tussen betamethason creme en emolliens. Onvoldoende evidence. Dosering (suggestie) : eventueel conform gebruik bij ontstekingsziekten van de huid: 1-2 dd bij klachten.
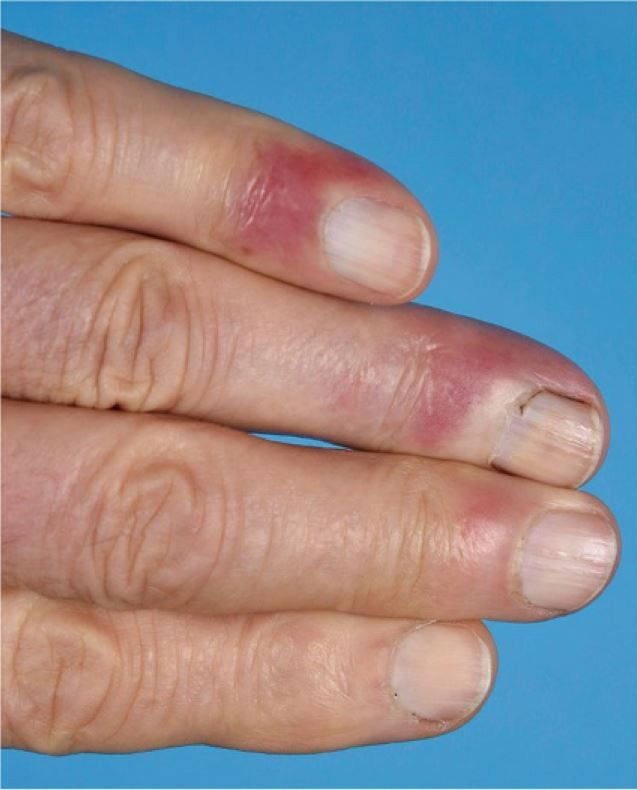
Cold and moist environments should be avoided, and the use of physical protection is paramount to lesion prevention and treatment. Overall, treatment is difficult in chilblain lupus and no one agent is deemed superior. Furthermore, lesions tend to be persistent and take longer to respond to CLE therapies.
Cigarette smokers are more likely to develop CLE and SLE and suffer from more severe disease. Antimalarials may be less effective in smokers, and smokers are more likely to have skin disease that is refractory to all therapies. This is particularly true for chilblain LE given the effects of smoking on vessel wall injury. As a result, all patients with CLE and SLE should be counseled on smoking cessation.
Open fissures are common in chilblain lupus and are prone to infection. Use of topical antibiotics, such as mupirocin 2% ointment, may be used.
Calcium Channel Blockers
For systemic treatments, calcium channel blockers, such as nifedipine XL 30mg a day, can be used to minimize vasoconstriction. This dose can be increaed to 60mg a day in 4 to 6 weeks if effects are unsatisfactory. Although these are small doses of calcium channel blockers, monitoring blood pressure is still necessary to avoid symptomatic hypotension. A baseline blood pressure should be measured prior to initiating therapy and repeated in 2 to 4 weeks. When discontinuing this medication, the dose should be tapered gradually.
Antimalarials should be used for at least 4 to 5 months in the treatment of chilblain lupus before deeming them ineffective. However, if improvement is not satisfactory after 10 to 12 weeks, quinacrine 100mg daily may be added. Quinacrine can only be obtained at a compounding pharmacy. It may cuase yellow discoloration of the skin. If the combination of hydroxychloroquine and quinacrine are ineffective, two options are (1) switch to chloroquine and quinacrine or (2) start dapsone 50mg daily.
In der Abklärung eines LE geht es aus dermatologischer Sicht immer um zwei Fragen:
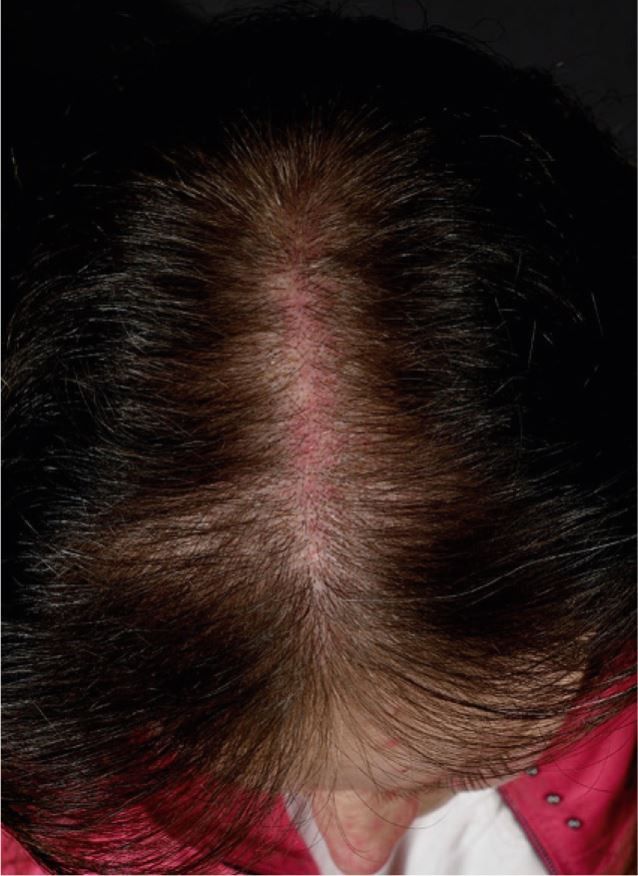
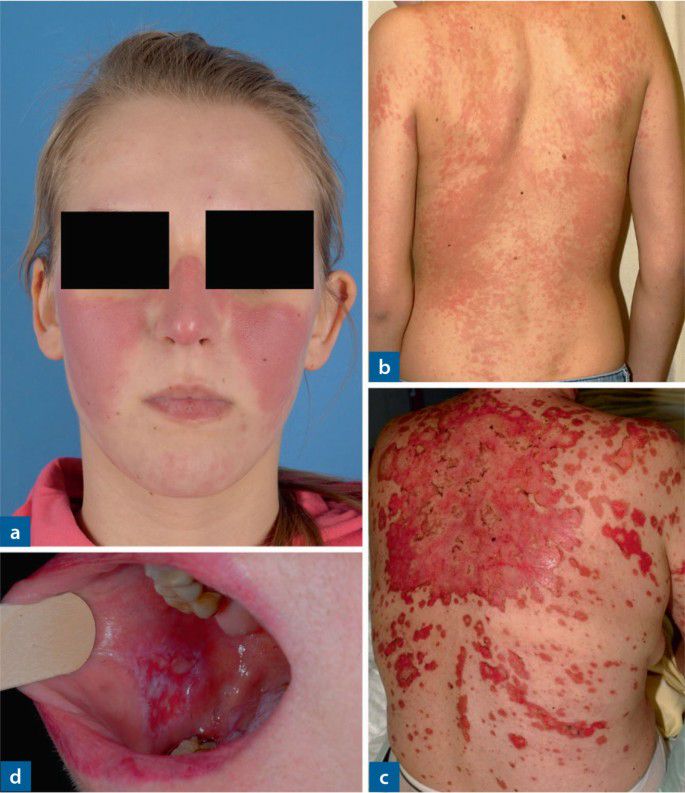
In Bezug auf Hautveränderungen im Rahmen eines LE wird zwischen LE-spezifischen Veränderungen (CLE) und solchen, die auch bei anderen Kollagenosen vorkommen können, unterschieden.
Die zwei wichtigsten Klassifikationen des CLE sind jene von Sontheimer und Kuhn (Tab. 1) [29, 30].
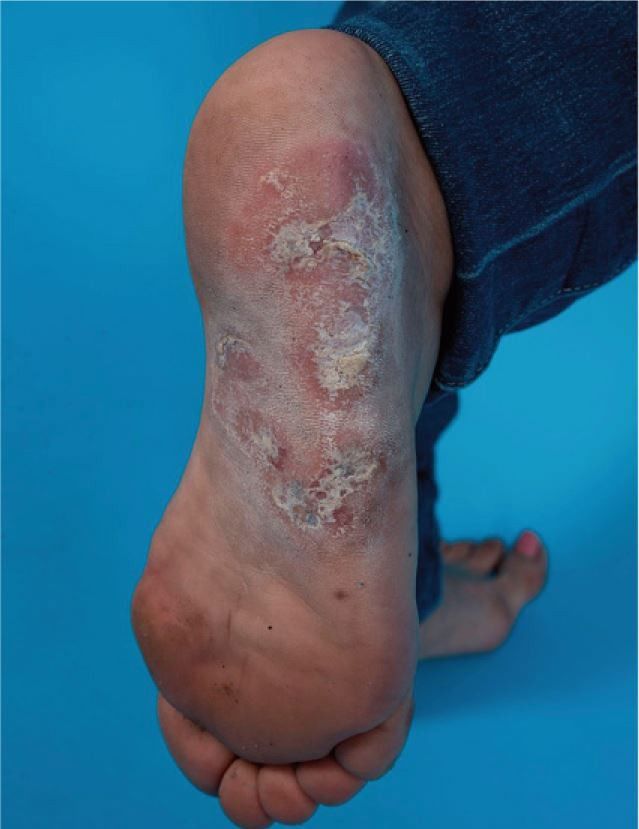
Andere Erscheinungsformen des CCLE an der Haut sind zum Beispiel die Lupus- Pannikulitis (Abb. 6), der "mucosal CCLE" oder der an Frostbeulen erinnernde und akral (Finger, Zehen, Nase, Ohren) auftretende Chilblain-Lupus (Abb. 7).
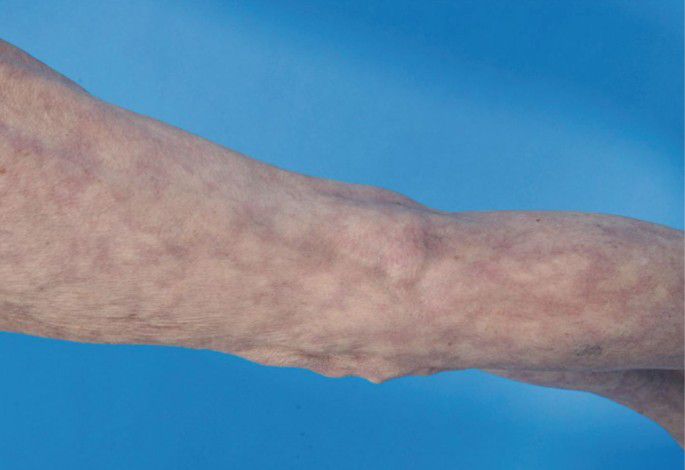
Der CCLE hat eine geringe Wahrscheinlichkeit (ca. 5 %), im weiteren Verlauf einen SLE zu entwickeln. Der SCLE ist überdurchschnittlich lichtempfindlich und ebenfalls durch schuppende, erythematöse, jedoch meist anulär angeordnete Plaques gekennzeichnet (anulärer SCLE, Abb. 8). Eine weitere Spielart des SCLE ist der psoriasiforme SCLE. Die Herde des SCLE entwickeln sich rascher als beim CCLE, gelegentlich so rasch, dass die Schuppung als Zeichen der Chronizitat fehlt. SCLE-Herde treten ebenfalls bevorzugt in den UV-exponierten Arealen auf. Auch die Histologie entspricht im Wesentlichen (abgesehen von der Vernarbung) der des CCLE. Der SCLE ist häufiger (ca. 25 %) mit einem SLE assoziiert als der CCLE. Eine deutliche Assoziation besteht auch mit Ro/SSA beziehungsweise La/SSB-Autoantikörpern.