Winkelwagen
U heeft geen artikelen in uw winkelwagen
Maculopapular rashes look like a patch of discolored skin with raised bumps. The rash can be itchy and uncomfortable and form for a number of reasons.
Cristina Mutchler is a Peabody award-winning journalist, specializing in health and wellness content for over a decade.
William Truswell, MD, FACS, operates his own cosmetic and reconstructive facial surgery practice. Dr. Truswell was the first in his area in Western Massachusetts to have an accredited private office surgical suite.
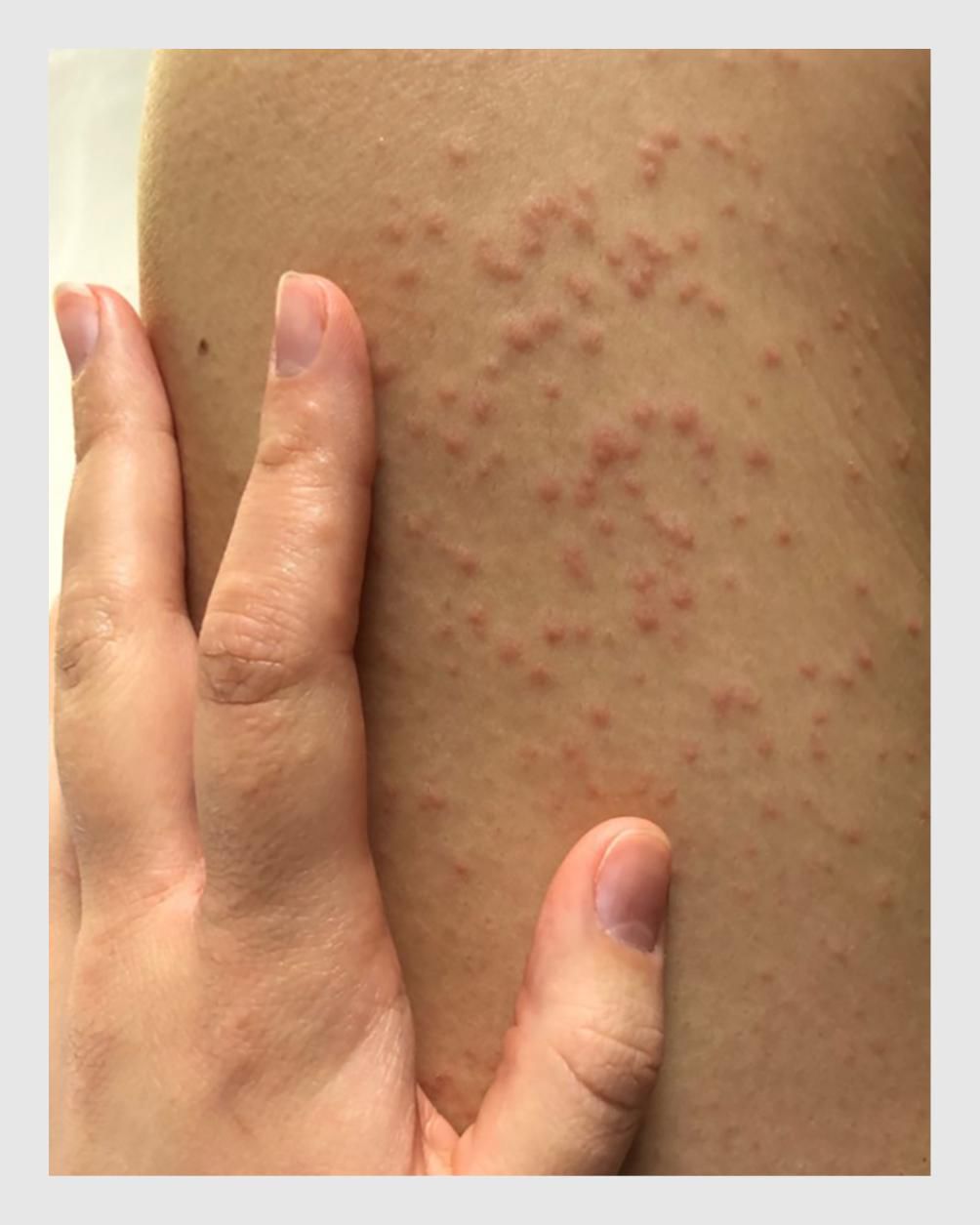
A maculopapular rash is a type of skin rash that has raised bumps on discolored patches of skin. The rash can be itchy and uncomfortable. A maculopapular rash can be a symptom of an infection, an allergic reaction, or a number of other health conditions. Treatment will depend on the underlying cause of the rash, which is why it’s key to get a diagnosis from a healthcare provider.
Op 15 juni 2020 zochten wij op een systematische manier in de databases Embase en PubMed, gebruikmakend van onder andere de zoektermen ‘SARS-CoV-2’, ‘covid-19’, ‘dermatology’, ‘skin, ‘rash’ en hieraan gerelateerde Mesh-termen. Op 30 september 2020 raadpleegden wij de covid-19-dossiers van het Journal of the American Academy of Dermatology en het Journal of the European Academy of Dermatology and Venereology om onze zoekactie actueel te maken. De kenmerken van de gevonden artikelen staan in het supplement.
In dit artikel vatten wij de 5 belangrijkste huidafwijkingen bij covid-19 samen. Belangrijk om te vermelden is dat slechts een deel van de patiënten met huidafwijkingen die in de literatuur worden beschreven, daadwerkelijk getest is op SARS-CoV-2. Ook worden er regelmatig huidafwijkingen beschreven bij patiënten met weinig of geen symptomen van covid-19 bij wie geen diagnostiek is verricht.
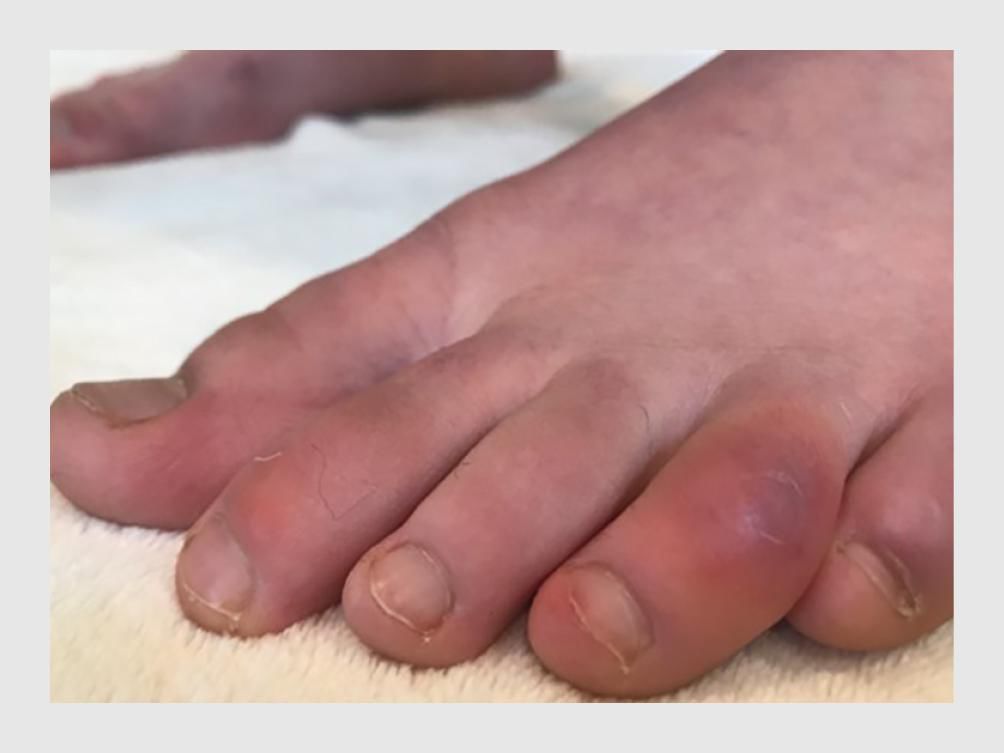
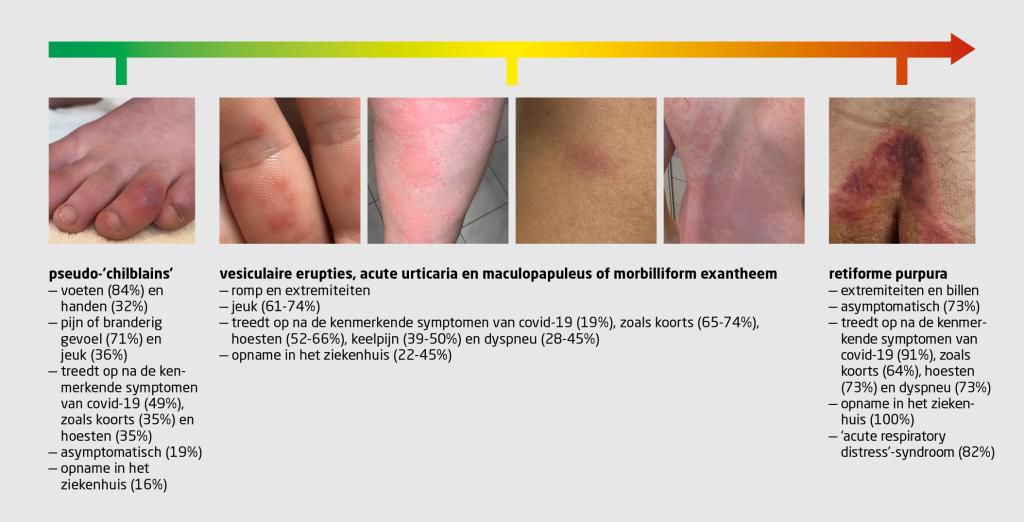
Sinds de uitbraak van covid-19 zijn opvallend veel meldingen gedaan van huidafwijkingen die lijken op wintertenen (perniones, in de Engelstalige literatuur ‘chilblains’ genoemd).2 Daarbij gaat het voornamelijk om casuïstische mededelingen, patiëntenseries en 3 grotere observationele studies.1,3-7 Het huidbeeld kenmerkt zich door een vrij scherp begrensde, roodpaarse verkleuring en zwelling van de acra, gepaard gaande met jeuk (figuur 2). Hoewel tot de gebruikelijke wintertenen passen bij de koude maanden, is de huidafwijking bij covid-19-patiënten juist in de warme lente- en zomermaanden gezien en verdwijnt deze spontaan binnen enkele weken.
Aan het begin van de covid-19-pandemie heeft de American Association of Dermatology (AAD) een internationale patiëntenregistratie opgezet om te inventariseren welke huidafwijkingen voorkomen bij covid-19-patiënten.8 De grootste serie van patiënten met pseudo-chilblains is afkomstig uit deze registratie en beslaat patiënten uit 31 landen.1 Van de 682 patiënten met bewezen covid-19 – of een vermoeden daarvan – bij wie huidafwijkingen optraden, hadden er 422 (62%) pseudo-chilblains. Dit waren vooral jonge patiënten (mediane leeftijd: 35 jaar, interkwartielafstand: 22-59) met een blanco voorgeschiedenis bij wie het ziektebeloop niet ernstig was. Bij slechts 7% van de patiënten met wintertenen werd de SARS-CoV-2-infectie aangetoond met laboratoriumonderzoek (PCR of serologie) en bij 19% verliep de infectie – behoudens de pseudo-chilblains – asymptomatisch. Patiënten die wel andere symptomen hadden, gaven aan dat zij last hadden van hoesten (35%), koorts (35%), dyspneu (29%), keelpijn (26%) en hoofdpijn (23%). Meestal (48%) traden de pseudo-chilblains later op dan de andere symptomen, bij een deel van de patiënten gebeurde dit eerder (16%) of tegelijkertijd (10%). De huidafwijkingen persisteerden gemiddeld 2 weken en gingen niet zelden gepaard met (brandende) pijn (71%) en jeuk (36%).
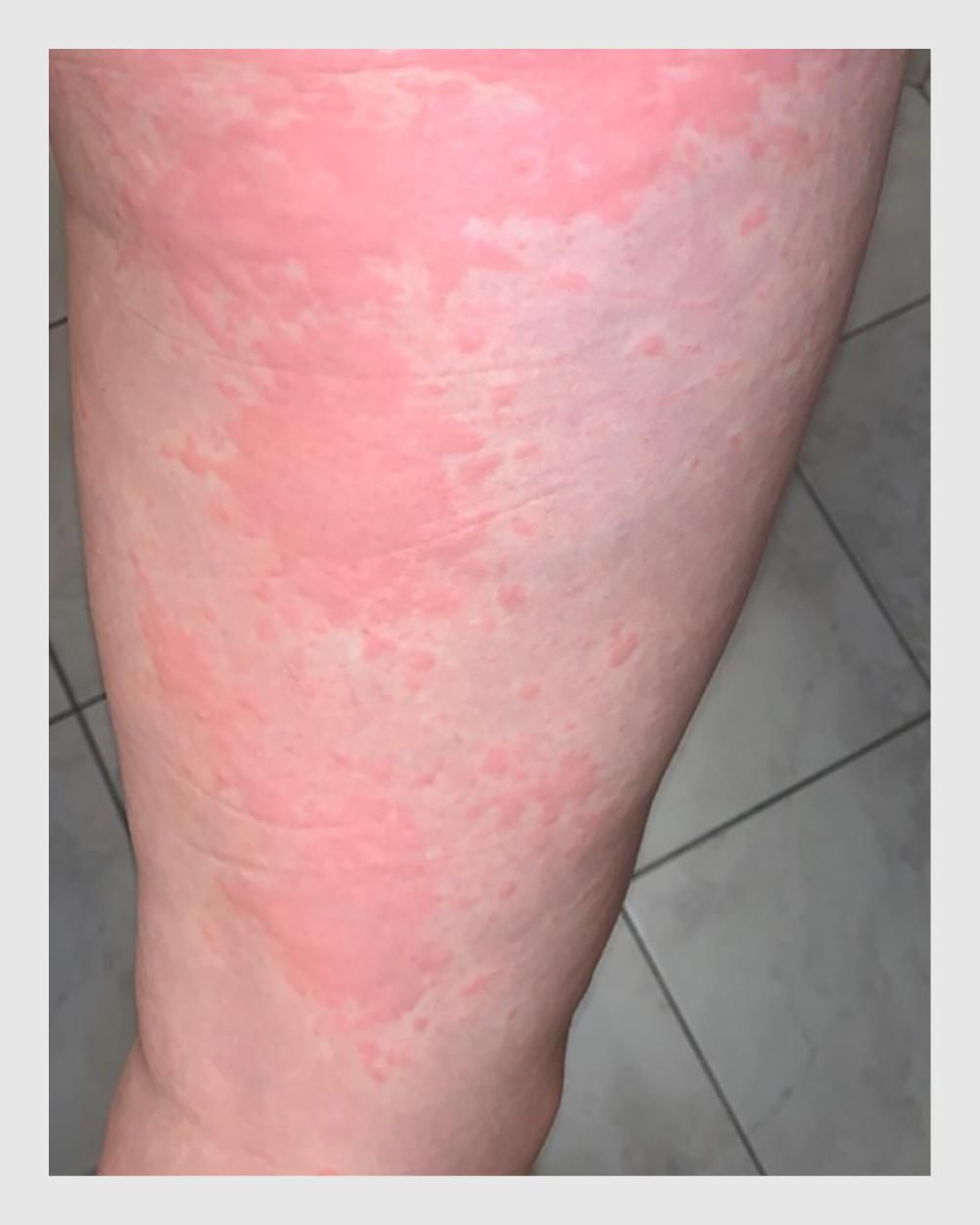
Vaak leveren anamnese en lichamelijk onderzoek direct de diagnose op. Om te voorkomen dat minder frequent voorkomende aandoeningen over het hoofd worden gezien, is een systematische benadering echter te prefereren. Tabel 15.3 geeft de differentiaaldiagnose van exantheem. Infectieus exantheem kan worden onderscheiden van allergische exanthemen door de aanwezigheid van koorts, conjunctivitis, lymfadenopathie, rinitis of hoesten. Voor allergie pleiten jeuk en de aanwezigheid van urticaria. Exantheem dat langer dan tien dagen aanhoudt, past meer bij vasculitis dan bij infectie. Geneesmiddelenexanthemen kunnen gepaard gaan met een breed scala van afwijkingen, variërend van mild erytheem tot fulminant verlopende ziektebeelden (toxische epidermale necrolyse, TEN ). Onderscheid tussen de virale erythemateuze maculopapulaire exanthemen is mogelijk aan de hand van het morfologische aspect (vervloeien van de laesies, distributie, afwijkingen van het (mond)slijmvlies), de begeleidende symptomen en het klinisch beloop. Ook leeftijd en seizoen spelen een rol bij de differentiaaldiagnose (zie tabel 15.1 en 15.2).
Tabel 15.3 Differentiaaldiagnose van efflorescenties .De aanwezigheid van petechiën kan duiden op een ernstig verlopende bacteriële infectie, vooral meningokokkensepsis. Daarbij ziet men petechiën en purpura snel ontstaan, snel in omvang en aantal toenemen en vervloeien tot ecchymosen. In korte tijd kan cardiorespiratoire insufficiëntie ontstaan. Zelfs bij snel ingrijpen heeft het ziektebeeld een hoge mortaliteit (20 procent). Lang niet alle ziektebeelden die aan huidbloedingen ten grondslag liggen, hebben een dergelijk dramatisch beloop.
De relatief onschuldig verlopende, niet door bacteriële sepsis veroorzaakte ziektebeelden kunnen van sepsis worden onderscheiden doordat het kind er in de regel niet erg ziek bij is. Een relatief frequente oorzaak van petechiën bij kinderen is idiopathische trombocytopenische purpura, veroorzaakt door een trombocytopenie die meestal twee weken na een doorgemaakte virale infectie ontstaat. Ook infecties met bijvoorbeeld cytomegalovirus (CMV) , epstein-barrvirus (EBV) en herpessimplexvirus (HSV) kunnen met petechiën gepaard gaan, veroorzaakt door trombocytopenie of vasculitis. De henoch-schönleinpurpura ten slotte is een vooral op de kinderleeftijd optredende vasculitis die wordt gekenmerkt door de trias niet-trombocytopenische purpura die voornamelijk is gelokaliseerd op billen en extremiteiten, gewrichtsklachten en buikklachten. Deze aandoening is vermoedelijk een overgevoeligheidsreactie op infecties (streptokokken) of voedingsmiddelen, maar de exacte etiologie is onbekend. De langetermijnprognose is over het algemeen gunstig, hoewel bij een klein percentage van de patiënten op den duur (soms na meer dan 20 jaar) nierinsufficiëntie ontstaat.
When trying to determine the cause of your maculopapular rash, it can be helpful to think through:
That’s because a variety of medical conditions and external triggers can prompt a maculopapular rash.
If you’ve recently started taking a new over-the-counter or prescription medication and noticed a rash soon after, an adverse drug reaction might be the culprit.
Maculopapular rashes can develop in reaction to medications like:
Depending on the drug, the rash can take anywhere from a day to a few weeks to develop.
In addition to the maculopapular rash, you may also notice symptoms such as:
Symptoms of an allergic reaction to food can begin within minutes to hours of having eaten the food. Prompt medical care may be needed to avoid serious complications.
Various types of infections may cause a maculopapular rash. These include: