Winkelwagen
U heeft geen artikelen in uw winkelwagen
Onychomycosis is a common consideration in adolescents and adults with dystrophic toenails. In addition to the common distal subungual form, which is characterized by thickened, brittle, discolored nails (Figure 5), onychomycosis may present with an uncommon proximal subungual form, which should raise suspicion of immunocompromise, and a white superficial form, which is more common in children than adults 24 (Figure 6).
The most common onychomycosis mimics include chronic trauma and psoriasis. 25 Adolescents and young adults can develop dystrophic toenails from repeated sudden-stop trauma associated with basketball, soccer, and tennis. 26 The great toes are most often involved in onychomycosis and trauma-related dystrophy, but exclusive little toe involvement is likely related to trauma.
The diagnosis of onychomycosis should usually be confirmed with a KOH preparation, culture, or PAS stain because the treatment is long and potentially expensive, and the nonfungal mimics are common. 27 In one study, less than 50% of dystrophic toenails resulted in positive fungal cultures. 28 However, the involvement of multiple toenails, or accompanying tinea pedis, may justify treatment without confirming the diagnosis. 29 The most sensitive diagnostic test, and the most expensive, is the PAS stain, 30 which can be performed by placing toenail clippings or curettings in 10% formalin and transporting them to the pathology laboratory. Culture has poor sensitivity, but good specificity. 30
Treatment courses for onychomycosis are long (three to six months), failure rates are high (Table 4 2 , 12 , 17 – 20 ), and recurrences are common (up to 50%). 31 In older adults, treatment of onychomycosis is often optional, but most adolescents and young adults request treatment for cosmetic reasons or discomfort from shoes. Topical therapy is usually ineffective except in the treatment of the white superficial form. However, some patients resist systemic treatment, and ciclopirox nail lacquer (Penlac) can be offered together with information about its low cure rate. Oral fluconazole is an option, 32 but for most patients oral terbinafine is the treatment of choice because of its superior effectiveness, 33 tolerability, and low cost. 31 , 34 – 38 Because toenails grow slowly, assessment of cure takes nine to 12 months.
JOHN W. ELY, MD, MSPH, SANDRA ROSENFELD, MD, AND MARY SEABURY STONE, MD
Am Fam Physician. 2014,90(10):702-711
Author disclosure: No relevant financial affiliations.
Tinea infections are caused by dermatophytes and are classified by the involved site. The most common infections in prepubertal children are tinea corporis and tinea capitis, whereas adolescents and adults are more likely to develop tinea cruris, tinea pedis, and tinea unguium (onychomycosis). The clinical diagnosis can be unreliable because tinea infections have many mimics, which can manifest identical lesions. For example, tinea corporis can be confused with eczema, tinea capitis can be confused with alopecia areata, and onychomycosis can be confused with dystrophic toe-nails from repeated low-level trauma. Physicians should confirm suspected onychomycosis and tinea capitis with a potassium hydroxide preparation or culture. Tinea corporis, tinea cruris, and tinea pedis generally respond to inexpensive topical agents such as terbinafine cream or butenafine cream, but oral antifungal agents may be indicated for extensive disease, failed topical treatment, immunocompromised patients, or severe moccasin-type tinea pedis. Oral terbinafine is first-line therapy for tinea capitis and onychomycosis because of its tolerability, high cure rate, and low cost. However, kerion should be treated with griseofulvin unless Trichophyton has been documented as the pathogen. Failure to treat kerion promptly can lead to scarring and permanent hair loss.
| Clinical recommendation | Evidence rating | References |
|---|---|---|
| Tinea corporis, tinea cruris, and tinea pedis can often be diagnosed based on appearance, but a potassium hydroxide preparation or culture should be performed when the appearance is atypical. | C | 2 |
| Acceptable treatments for tinea capitis, with shorter treatment courses than griseofulvin, include terbinafine (Lamisil) and fluconazole (Diflucan). | A | 14 – 16 |
| The diagnosis of onychomycosis should generally be confirmed with a test such as potassium hydroxide preparation, culture, or periodic acid–Schiff stain before initiating treatment. | C | 27 |
Luise Heine ist seit 2012 Redakteurin bei Netdoktor.de. Studiert hat die Diplombiologin in Regensburg und Brisbane (Australien) und sammelte als Journalistin Erfahrung beim Fernsehen, im Ratgeber-Verlag und bei einem Print-Magazin. Neben ihrer Arbeit bei NetDoktor.de schreibt sie auch für Kinder, etwa bei der Stuttgarter Kinderzeitung, und hat ihren eigenen Frühstücksblog „Kuchen zum Frühstück“.
Fußpilz ist nicht nur ein lästiges, sondern auch ein hartnäckiges Leiden. Acht Tipps, wie Sie Ihre Füße schützen.
Pilze brauchen Feuchtigkeit zum Leben. Trocknen Sie Zehen und Füße nach dem Duschen oder Baden besonders gut ab. So nehmen Sie ihnen die Lebensgrundlage. Erst dann sollten Sie Socken und Schuhe anziehen.
Auf gut gepflegten und gesunden Füßen, haben die Pilze weniger Chancen, sich in der Haut einzunisten. Achten Sie deshalb darauf, dass Sie Ihren Füßen ausreichend Aufmerksamkeit schenken. Dabei können Fußbäder mit ölhaltigen Zusätzen helfen. Zu einer guten Hautpflege gehören auch Peelings, die überschüssige Hornhaut entfernen.
Achten Sie auf atmungsaktive Socken (zum Beispiel aus Baumwolle) – besonders gut gedeihen die Pilze nämlich in Strümpfen mit hohem Polyamidanteil. Waschen Sie die Socken am besten bei hohen Temperaturen.
Was für die Socken gilt, gilt auch für die Schuhe. Luftig und atmungsaktiv sollten sie sein. Verabschieden Sie sich deswegen von Turnschuhen mit hohem Kunststoffanteil – besser sind Lederschuhe mit Ledersohlen. Ebenfalls hilfreich: die Schuhe zur Vorbeugung regelmäßig desinfizieren.
Badematten und Handtücher, die mit den Füßen in Berührung kommen, sollten ebenfalls regelmäßig in der Wäsche landen – am besten bei 95 Grad. Das verhindert die Verbreitung von Pilzsporen.
Schwimmbäder sind berüchtigte Fußpilzbrutstätten. Lassen Sie sich den Besuch aber nicht vermiesen! Denn Untersuchungen haben gezeigt: Wer nach dem Badbesuch seine Füße mit Seife wäscht, verringert die Anzahl der Fußpilzsporen deutlich.

Deze richtlijn is ontwikkeld voor zorgprofessionals werkzaam binnen de infectieziektebestrijding. De primaire doelgroepen zijn GGD- en LCI-professionals. De richtlijn beschrijft duidelijke adviezen, taken en verantwoordelijkheden en vormt een basis voor het nemen van geïnformeerde beslissingen en het maken van beleid in de praktijk. De zorgprofessional kan de richtlijn ook gebruiken voor het bijhouden en vergaren van kennis. De uitvoering van de richtlijn overstijgt institutionele en professionele domeingrenzen en is bedoeld voor het gebruik binnen diverse sectoren van de gezondheidszorg. Voor meer informatie zie Totstandkoming LCI-richtlijnen .
De dermatofyten die tinea capitis veroorzaken behoren tot de genera Trichophyton en Microsporum. Deze schimmels hebben als reservoir de mens (antropofiele dermatofyten), het dier (zoöfiele dermatofyten) of de bodem (geofiele dermatofyten). Tot de antropofiele soorten die vaak worden geassocieerd met tinea capitis, behoren T. tonsurans, T. violaceum, T. soudanense en Microsporum audouinii. Deze soorten worden overgedragen van mens op mens. Andere antropofiele schimmels die zelden tinea capitis veroorzaken zijn T. rubrum, T. interdigitale en T. schoenleinii. De zoöfiele soorten, M. canis, T. verrucosum, T. equinum en T. mentagrophytes, worden overgedragen van dier op mens. M. gypseum is een geofiele dermatofyt.
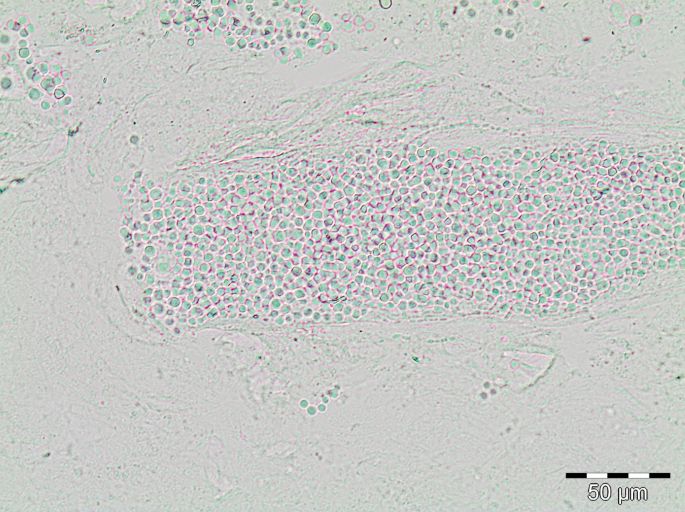
Infectie treedt op na adhesie van de sporen aan niet-levende cellen (keratinocyten) van de bovenste huidlaag (stratum corneum). De sporen ontkiemen, waarna adhesie, vermenigvuldiging en invasie van de schimmel plaatsvindt. Een predisponerende factor hierbij is een toegenomen vochtigheidsgraad van de huid. Vanuit de plaats van infectie groeien hyfen, schimmeldraden, het stratum corneum in. Van daaruit worden de haarzakjes aangetast en windt de schimmel zich, afhankelijk van de schimmelsoort, om de haarschacht heen of wordt opgenomen in de nieuw gevormde haren. Tinea capitis wordt geclassificeerd op basis van de plaats waar de sporen zich ten opzichte van de haar bevinden. De sporen kunnen zich bevinden op de haar: ectothrix, of binnen in de haar: endothrix. Bij ectothrix tinea capitis (onder andere M. canis) bevinden zich de sporen in het haarzakje en aan de buitenkant van de haar. Dit leidt na enkele weken tot destructie van het haarzakje en dus tot alopecia. De haren worden broos en breken af. Bij endothrix tinea capitis (onder andere T. tonsurans en T. violaceum) bevinden de arthroconidia (sporen) zich in de haarschacht. Destructie van het haarzakje treedt hierbij niet op. Ectothrix en endothrix hebben niet alleen betrekking op de vorming van sporen maar ook op de groei van de schimmel zelf, bij endothrix groeien ook de hyfen in de haar en vormen daar arthroconidia.
Na besmetting van dieren kunnen na 2 tot 4 weken klinische verschijnselen worden gezien. Wanneer fluorescentie optreedt door middel van een Woodse lamp, kan dit na 7 dagen op de vacht worden waargenomen.
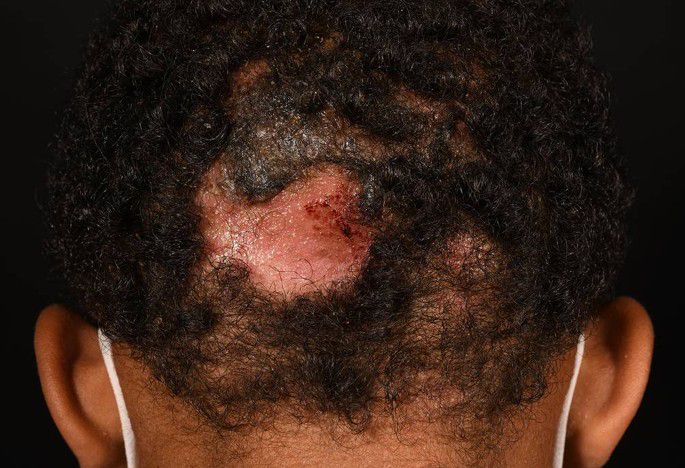
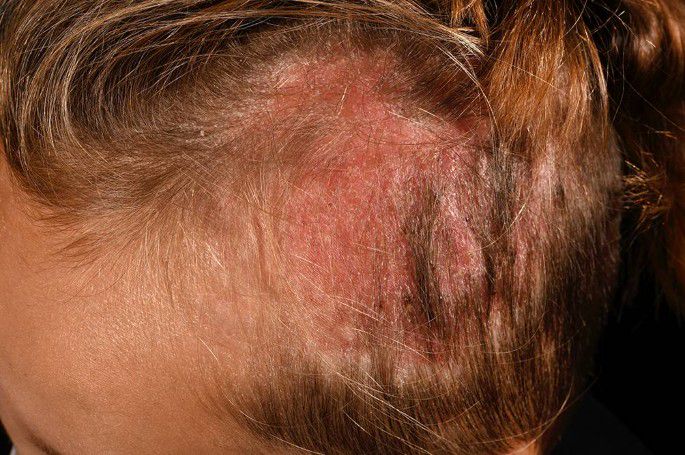
Tinea capitis kan zich uiten op verschillende manieren: er zijn inflammatoire en niet-inflammatoire vormen, diepe en oppervlakkige vormen. Infecties met een zoöfiele schimmel hebben vaak een sterk inflammatoir karakter. Tinea capitis gaat vaak gepaard met jeuk en soms met kaalheid (alopecia). Er kan droge schilfering optreden waardoor een op roos gelijkend beeld ontstaat. Tinea capitis kan ook gladde, kale plekken veroorzaken.
Tinea capitis veroorzaakt in het overgrote deel van de gevallen een oppervlakkige infectie.
▶ Ingeklapt