Winkelwagen
U heeft geen artikelen in uw winkelwagen
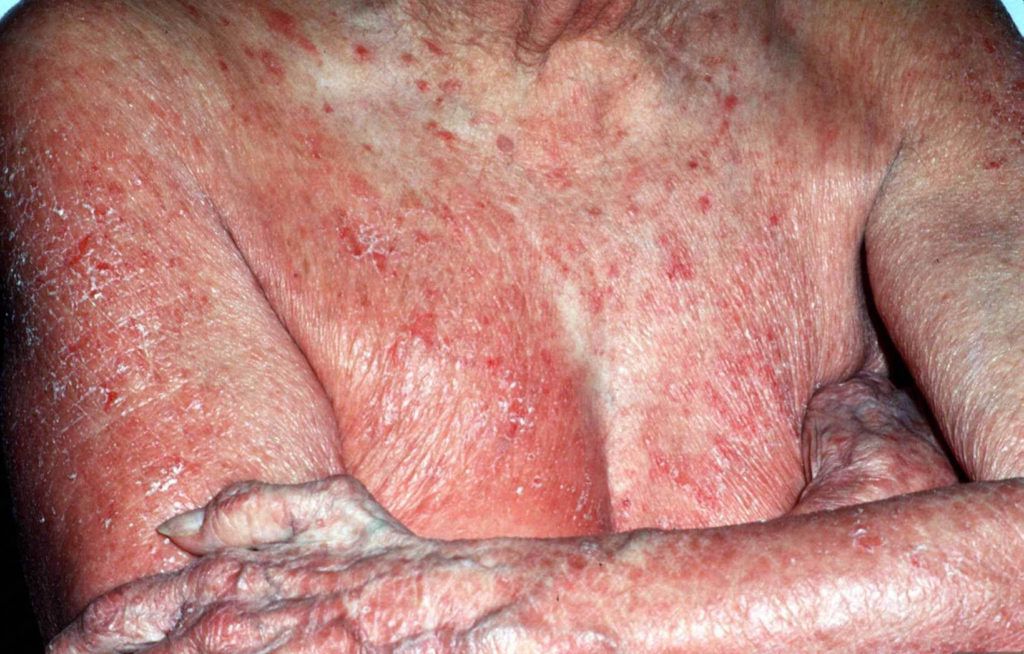
GERICHT OP DE HUID
– Dermatocorticosteroïden (hormoonzalven). Bij sommige ziektebeelden kan het smeren van hormoon bevattende crèmes of zalven, zoals clobetasol (merknaam: Dermovate) voldoende zijn in de beginfase. Indien u deze volgens het voorschrift van de huidarts smeert, zijn de zalven veilig te gebruiken.
– Lokale cytostatica (chemotherapie). Bij onvoldoende effect van hormoonzalven kan het smeren van een oplossing van bepaalde lokale cytostatica worden geprobeerd.
CHIRURGIE
In sommige gevallen kan het wegsnijden van een goed afgrensbare huidafwijking de oplossing zijn. Ook een enkele opgezette lymfeklier wordt bij voorkeur chirurgisch behandeld.
SYSTEMISCHE BEHANDELING
Als op de huid gerichte therapieën onvoldoende werken, of bij een patiënt met ernstige huidafwijkingen, kan gekozen worden voor systemische behandeling met de volgende middelen: methotrexaat, vitamine A-preparaten of interferonen. Immunotherapie kan worden overwogen, maar terughoudendheid is hierbij op zijn plaats.
BESTRALING EN SYSTEMISCHE CHEMOTHERAPIE
Als u een paar tumoren heeft, worden die bij voorkeur behandeld met radiotherapie (bestraling). Als een groot deel van de huid is aangedaan kan bestraald worden met snelle elektronen (total skin electron beam therapy, TSEBT). Als er uitzaaiingen zijn naar lymfeklieren of inwendige organen is chemotherapie (met meerdere middelen) noodzakelijk.
From 2011 to 2017, the 5-year overall relative survival rates for leukaemia patients in the US population (by type) were 87.2% (CLL), 69.9% (ALL), 70.6% (CML), and 29.5% (AML) (15). In comparison with these US national statistics, the 5-year survival rates for leukaemia patients in the Korean population from 2008 to 2012 (by type) were 44% (MDS), 85.5% (CML), 34.8% (AML), and 52.4% (lymphoid leukaemia) (16, 17).
In the current study, 84% of patients died after being diagnosed with LC, and 93% of them died within 10 months. Su et al. (6, 8) reported that 88% of patients diagnosed with LC died within 1 year of diagnosis in their studies involving ALL, AML, CLL and other leukaemia patients (9). Another study of 26 patients with LC reported a mean survival of 7.6 months for AML and 9.4 months for CML, regardless of treatment modality (18). Similarly, the mean duration of AML and CML in patients with skin involvement was 4.8 and 7.5 months in our study. Although the sample number of each group was small, mean survival of LC according to subgroup was less than 10 months, consistent with previous reports. In a matched-cohort study in 2019, AML patients with LC were 2.06 times more likely to die due to leukaemia, 1.66 times more likely to die due to all causes, and showed a worse 5-year survival rate (8.6% vs 28.3%) in comparison with the matched patients with AML without LC (9). Similarly, the median 2-year survival for AML patients with LC was
AML with LC shows an incidence ranging from 5% to 10% (23), and LC is also seen in other types of leukaemia with varying frequencies (3, 14) of 1% to 3% in ALL (24) and 2% in CML (25). Comparing that the most common type of leukaemia in western countries is CLL (3, 26), AML is most frequent in Korea (16, 17), however, LC is most common in AML worldwide (3, 23).
In comparison with a case series of 31 paediatric patients reported by Elena et al. (27) (mean age 26.8 months), the mean age of LC diagnosis among our paediatric patients was notably older. No differences were found in LC morphology or distribution among children with different types of leukaemia compared with previous studies, but the sample sizes included in the current study were very small, hence it is difficult to draw any definitive conclusions (27, 28).
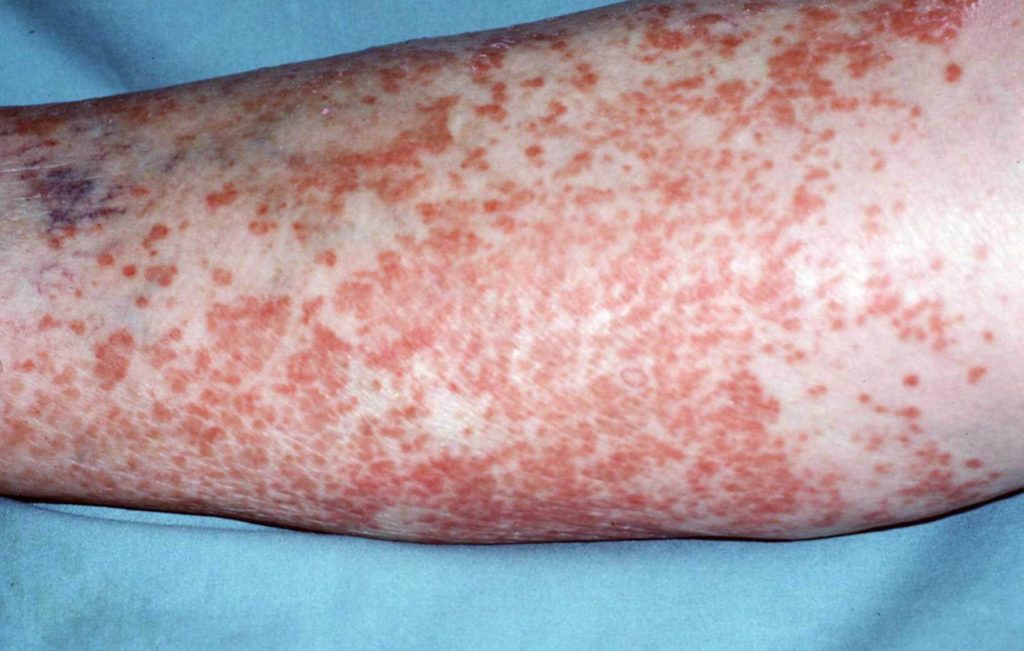
In deze folder worden de verschillende soorten huidlymfomen (ook bekend als cutane lymfomen) besproken. Voordat afzonderlijke ziektebeelden worden beschreven, is het belangrijk om uit te leggen wat een lymfoom is. Een lymfoom is een vorm van bloedkanker waarbij witte bloedcellen (lymfocyten) ongecontroleerd groeien en delen. Witte bloedcellen zijn betrokken bij de afweer tegen ziekteverwekkers, zoals virussen of bacteriën. Witte bloedcellen komen overal in het lichaam voor om tegen ziektekiemen te ‘vechten’.
Er zijn twee groepen lymfomen: Hodgkin lymfomen en non-Hodgkin lymfomen. De non-Hodgkin lymfomen komen het vaakst voor. Het onderscheid wordt gemaakt door een patholoog, die de kwaadaardige cellen door een microscoop bekijkt. Van een Hodgkin lymfoom is alleen sprake als de patholoog een speciaal type cellen, zogenaamde Reed-Sternberg cellen, ziet.
De termen lymfoom en huidlymfoom worden in het vervolg van deze folder beide gebruikt. Met lymfoom wordt vanaf nu een huidlymfoom bedoeld.
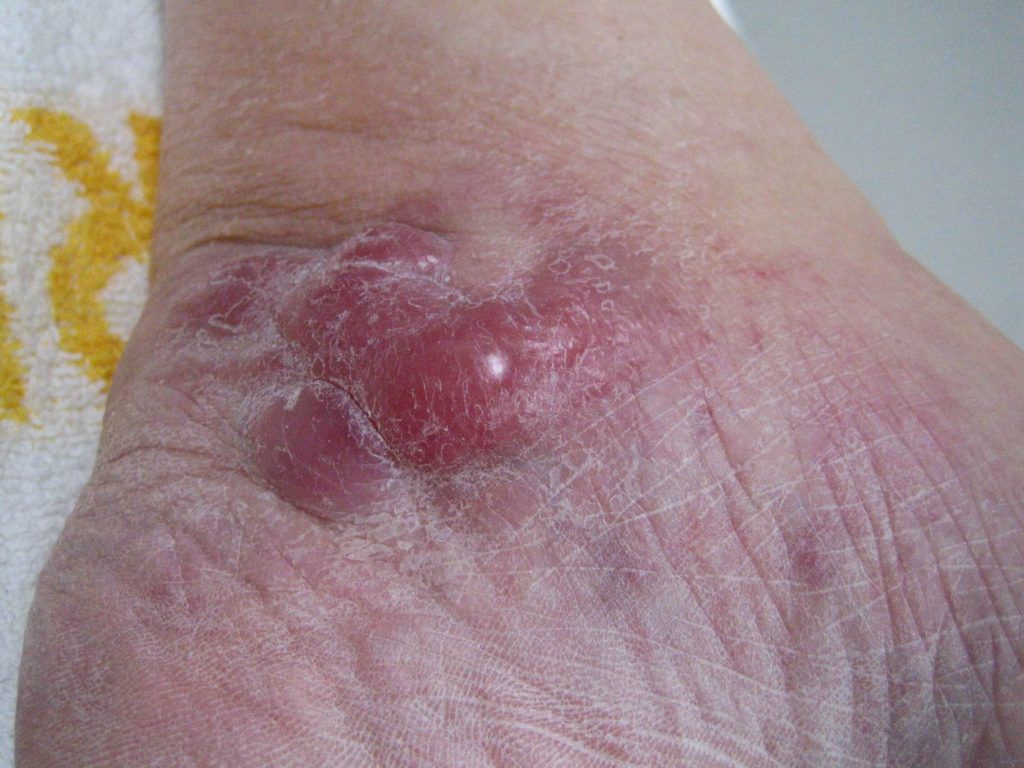
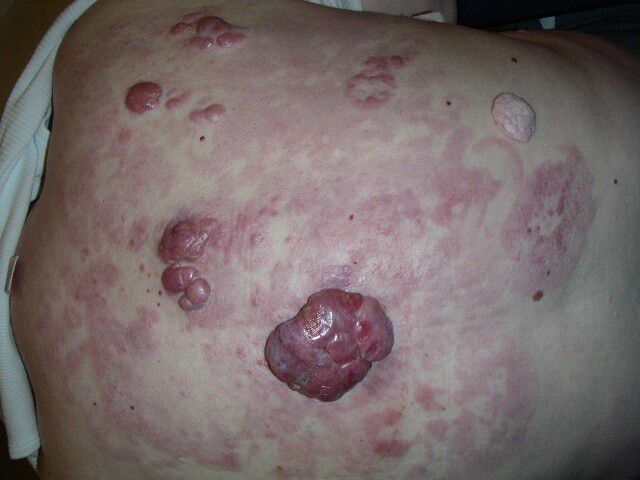
Leukemia cutis is rare, and the exact data on incidence and demographic predilections do not exist. However, children with congenital leukemia are prone to develop leukemia cutis, ranging from 25% to 30% of cases.[5] Although the highest rate of leukemia cutis occurs in patients with adult T-cell leukemia/lymphoma (ATLL), the incidence of this leukemia is quite rare. Thus the most common subtypes seen in clinical practice are AML and CLL involving 13% and 8% of total cases, respectively.
Majority of skin lesions occur in patients already diagnosed with leukemia (55% to 77%), cutaneous lesions may appear at the presentation of systemic leukemia (23% to 44%), or even precede the development of leukemia in the peripheral blood and/or bone marrow in 2% to 3% of cases.[3] This latter condition termed as "aleukemic" cutis eventually develops AML.[6][7][8]