Winkelwagen
U heeft geen artikelen in uw winkelwagen
AFWEERREMMENDE MIDDELEN
Dermatomyositis wordt het beste behandeld met orale afweerremmende middelen. De eerste keus is prednisolon in hoge dosering . Vaak wordt er na 3 maanden gekeken of er verbetering optreedt van de spierfunctie (meer kracht ? , meer energie ?). Indien er sprake is van een goed respons kan de dosis afgebouwd worden. Indien er nog geen verbetering optreedt wordt dit middel vaak gecombineerd met andere afweerremmende middelen, zoals azathioprine, cyclofosfamide, methotrexaat of ciclosporine. Kwaadaardige processen in het lichaam dienen uiteraard ook meebehandeld te worden.
IMMUNOGLOBULINE THERAPIE
Bij deze, vrij nieuwe methode, wordt via een infuus, voor een periode van 5 dagen speciale antistoffen (= immunoglobulines) toegediend. Deze behandeling grijpt in op de autoimmuuntheorie, die bij dermatomyositis van toepassing is. Deze speciale antistoffen zouden in staat zijn om de antistoffen bij dermatomyositis in de bloedbaan weg te vangen, waardoor deze geen schade meer kunnen aanrichten. Uit studies is gebleken dat de toediening van immunoglobulines in combinatie met prednisolon heeft geleid tot een hoger succespercentage (meer terugkeer van spierkracht en verdwijnen van huidverschijnselen) dan behandeling met prednisolon alleen. De behandeling met immunoglobulines wordt nog niet als standaardtherapie voor dermatomyositis beschouwd en wordt alleen verricht in gespecialiseerde (academische) centra.
HUIDAFWIJKINGEN
Deze worden zonodig behandeld met een uitwendige corticosteroïden. Kalkafzettingen worden behandeld met injecties met corticosteroïden, antistollingstherapie of oraal aluminiumzouten. Soms is een operatie noodzakelijk om de grootste kalkmassa’s te verwijderen.
Op 15 juni 2020 zochten wij op een systematische manier in de databases Embase en PubMed, gebruikmakend van onder andere de zoektermen ‘SARS-CoV-2’, ‘covid-19’, ‘dermatology’, ‘skin, ‘rash’ en hieraan gerelateerde Mesh-termen. Op 30 september 2020 raadpleegden wij de covid-19-dossiers van het Journal of the American Academy of Dermatology en het Journal of the European Academy of Dermatology and Venereology om onze zoekactie actueel te maken. De kenmerken van de gevonden artikelen staan in het supplement.
In dit artikel vatten wij de 5 belangrijkste huidafwijkingen bij covid-19 samen. Belangrijk om te vermelden is dat slechts een deel van de patiënten met huidafwijkingen die in de literatuur worden beschreven, daadwerkelijk getest is op SARS-CoV-2. Ook worden er regelmatig huidafwijkingen beschreven bij patiënten met weinig of geen symptomen van covid-19 bij wie geen diagnostiek is verricht.
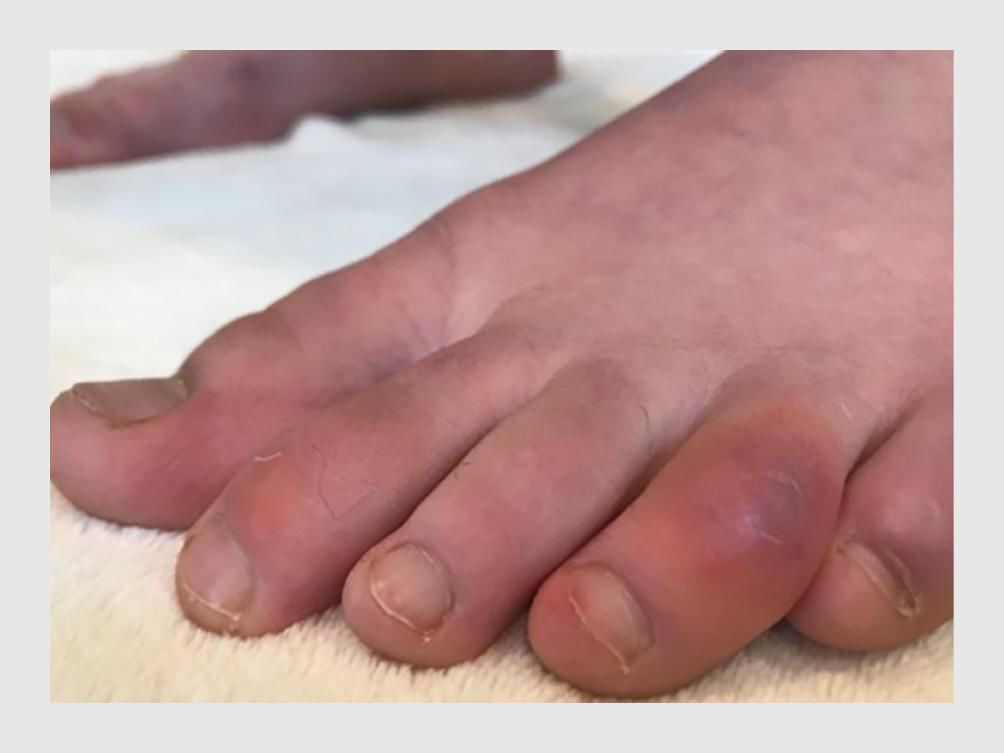
Sinds de uitbraak van covid-19 zijn opvallend veel meldingen gedaan van huidafwijkingen die lijken op wintertenen (perniones, in de Engelstalige literatuur ‘chilblains’ genoemd).2 Daarbij gaat het voornamelijk om casuïstische mededelingen, patiëntenseries en 3 grotere observationele studies.1,3-7 Het huidbeeld kenmerkt zich door een vrij scherp begrensde, roodpaarse verkleuring en zwelling van de acra, gepaard gaande met jeuk (figuur 2). Hoewel tot de gebruikelijke wintertenen passen bij de koude maanden, is de huidafwijking bij covid-19-patiënten juist in de warme lente- en zomermaanden gezien en verdwijnt deze spontaan binnen enkele weken.
Aan het begin van de covid-19-pandemie heeft de American Association of Dermatology (AAD) een internationale patiëntenregistratie opgezet om te inventariseren welke huidafwijkingen voorkomen bij covid-19-patiënten.8 De grootste serie van patiënten met pseudo-chilblains is afkomstig uit deze registratie en beslaat patiënten uit 31 landen.1 Van de 682 patiënten met bewezen covid-19 – of een vermoeden daarvan – bij wie huidafwijkingen optraden, hadden er 422 (62%) pseudo-chilblains. Dit waren vooral jonge patiënten (mediane leeftijd: 35 jaar, interkwartielafstand: 22-59) met een blanco voorgeschiedenis bij wie het ziektebeloop niet ernstig was. Bij slechts 7% van de patiënten met wintertenen werd de SARS-CoV-2-infectie aangetoond met laboratoriumonderzoek (PCR of serologie) en bij 19% verliep de infectie – behoudens de pseudo-chilblains – asymptomatisch. Patiënten die wel andere symptomen hadden, gaven aan dat zij last hadden van hoesten (35%), koorts (35%), dyspneu (29%), keelpijn (26%) en hoofdpijn (23%). Meestal (48%) traden de pseudo-chilblains later op dan de andere symptomen, bij een deel van de patiënten gebeurde dit eerder (16%) of tegelijkertijd (10%). De huidafwijkingen persisteerden gemiddeld 2 weken en gingen niet zelden gepaard met (brandende) pijn (71%) en jeuk (36%).
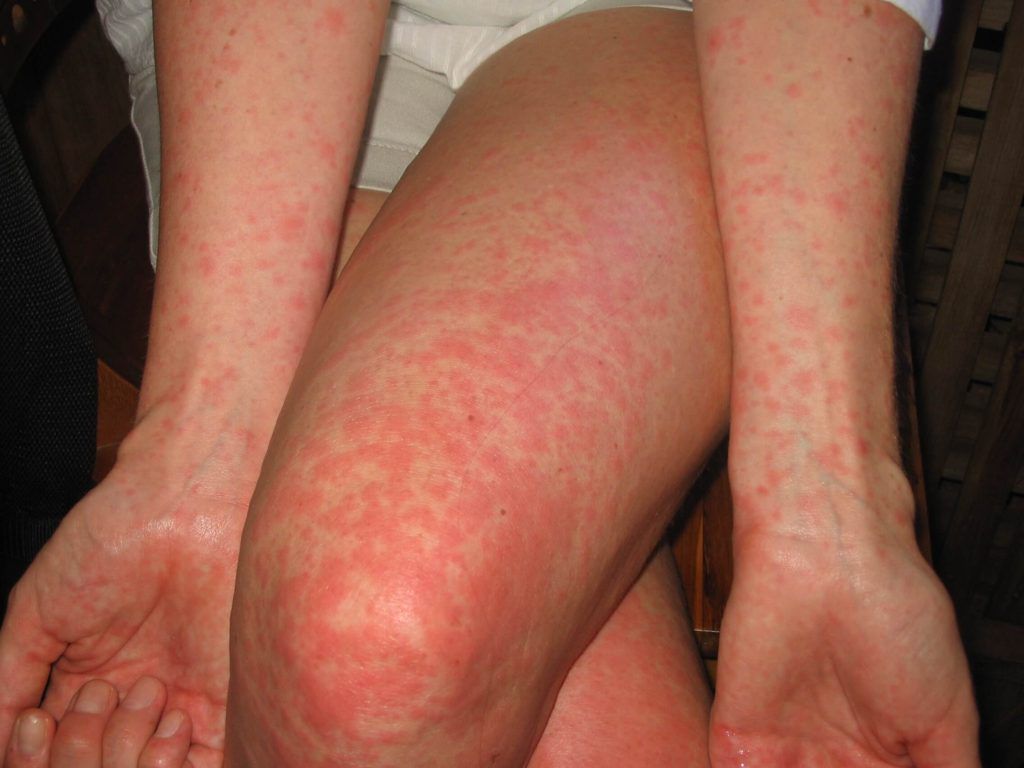
Een huiduitslag is een term die gebruikt om een plotselinge afwijking van de huid aan te geven die gepaard gaat met roodheid, vlekken of bulten. Een huiduitslag kan met of zonder jeuk-of pijnklachten gepaard gaan. Een huiduitslag op zich is geen ziekte of diagnose maar een symptoom. Het is de taak van de dermatoloog om uit te zoeken welke mogelijk oorzaken er kunnen zijn voor het ontstaan van de huiduitslag.
Een huiduitslag is een plots verschijnen van rode, roze of paarsrode bultjes of vlekjes op een bepaalde lichaamsdeel (bijv. het gezicht of de handen) of over grotere delen van het lichaam. Wanneer de gehele huid rood is spreken we ook wel van erytrodermie. Een huiduitslag kan gepaard gaan met jeuk, pijn, branderigheid of soms met gevoelens van onwelbevinden, ziek –zijn en (hoge) koorts.
Bij ernstige klachten of langdurige klachten (langer dan 6 weken) kan de arts bloedonderzoek doen om een infectie als mogelijke oorzaak op te sporen. Als er aanwijzingen zijn voor een bepaalde oorzaak, kan worden overwogen hier gericht onderzoek naar te doen. Maar ondanks uitgebreid onderzoek wordt voor de urticaria vaak geen oorzaak gevonden.
Bij de verdenking van een fysische oorzaak van de klachten kan een zogenoemde ‘provocatietest’ worden uitgevoerd. Zo worden de klachten bij koude-urticaria veroorzaakt door kou. Of er inderdaad sprake is van koude urticaria, kan worden aangetoond met een test met ijsblokjes. De huid wordt dan plaatselijk afgekoeld om zo een lokale reactie op te wekken (te provoceren). Hiervoor wordt een plastic zak of metalen bak met een paar ijsblokjes gedurende 4 minuten op de onderarm gelegd. Na 10 minuten wordt gekeken of er een huidreactie is opgetreden.
